Általánosság
A paroxizmális tachycardia "szívritmuszavar, amelyet a szívverés sebességének és sebességének növekedése jellemez. hirtelen és hirtelen megjelenés.

A paroxizmális tachycardia támadások időtartama változó, néhány másodperctől néhány óráig vagy akár napig. Előfordulhatnak egészséges egyénekben, szívbetegségek vagy más szervi megbetegedések nélkül. Ez az aritmia valójában gyakori csecsemőkorban és gyermekeknél, de erős érzelmeknek vagy súlyos fizikai erőfeszítéseknek kitett személyeknél is előfordulhat. A parosissztikus tachycardia tipikus tünete az erős szívdobogás. Sokkal súlyosabbak a szívbetegséggel összefüggő paroxizmális tachycardia esetei: a szívdobogás tünetei hozzáadódnak a dyspnoe, az ortopnea és a mellkasi fájdalom tüneteihez.
Aritmia, mi az?
Mielőtt folytatná a sinus tachycardia leírását, célszerű röviden áttekinteni, hogy mi a szívritmuszavar.
A szívritmuszavarok a normál szívverés ritmusának változásai, más néven szinuszritmus, mivel a szinoatriális csomópontból származik. A szinoatriális csomópont impulzusokat bocsát ki a szív összehúzódására, és domináns útvonalközpontnak tekintik, mivel felelős a normális szívverésért.
A pulzusszámot ütés / perc ütemben fejezik ki, és akkor tekinthető normálisnak, ha 60 és 100 ütés / perc közötti tartományban stabilizálódik. Három lehetséges változás létezik, és elegendő, ha az egyik csak "aritmia kialakulásához" van jelen. Ezek:
- A sinus ritmus gyakoriságának és szabályosságának változása. A pulzusszám gyorsabb lehet (több mint 100 ütés percenként → tachycardia) vagy lassabb (kevesebb, mint 60 ütés percenként → bradycardia).
- A domináns marker központ ülésének variációja, vagyis a szívizom összehúzódását meghatározó elsődleges impulzus kiindulópontja. A marker centrumok több mint egy a szívben, de a sinoatrialis csomópont a fő, a többi pedig csak az általa generált impulzusok továbbítására szolgálhat.
- Impulzus terjedési (vagy vezetési) zavarok.
A három elváltozás alapjául szolgáló kórélettani mechanizmusok * lehetővé teszik az aritmiák két nagy csoportba sorolását:
- Ritmuszavarok, főleg az automatizmus módosítása miatt.
- A sinus ritmus gyakoriságának és szabályosságának változása.
- A domináns jelzőközpont ülésének variációja.
- Aritmia elsősorban az impulzus vezetésének (vagy terjedésének) módosulása miatt.
- Az impulzus terjedésének zavarai.
Az automatizmus a ritmikussággal együtt a myocardiumot (a szívizomot) alkotó egyes izomsejtek két egyedi tulajdonsága.
- Automatikusság: az a képesség, hogy spontán és önkéntelenül, azaz az agyból származó beavatkozás nélkül, izomösszehúzódási impulzusokat alakíthat ki.
- Ritmikusság: az a képesség, hogy szépen továbbítsa az összehúzódási impulzusokat.
* A patofiziológia a szövetek, a szervek vagy általában a szervezet kóros állapota miatt megváltozott funkciók tanulmányozása
A fiziopatológiai osztályozás nem az egyetlen. Figyelembe vehetjük a rendellenesség eredetét is, és megkülönböztethetjük az aritmiákat:
- Sinus aritmiák. A rendellenesség a szinoatriális csomópontból érkező impulzust érinti, általában a frekvenciaváltozások fokozatosak.
- Méhen kívüli aritmiák. A rendellenesség a szinoatriális csomóponttól eltérő utat foglal magában. Jellemzően hirtelen keletkeznek.
Az érintett területek a méhen kívüli aritmiákat a következőkre osztják:- Supraventricularis. A rendellenesség a pitvari területet érinti.
- Atrioventricularis, vagy nodális. Az érintett terület az atrioventricularis csomópontot érinti.
- Kamrai. A rendellenesség a kamrai területen helyezkedik el.
Mi a paroxizmális tachycardia
A paroxizmális tachycardia olyan szívritmuszavar, amelyet a szívverés gyakoriságának és sebességének hirtelen és hirtelen megnövekedése jellemez. A paroxizmális kifejezés az "aritmia, az utóbbi jellemző" hirtelen megjelenését jelzi, amely megkülönbözteti a sinus tachycardiától.

A paroxizmális tachycardiához társultak valódi tachycardikus rohamokként definiálhatók, és a pulzusszám 160 és 200 ütés / perc között van. Előfordulhatnak nappal (állva) vagy éjszaka (alvás közben), és időtartamuk változhat, néhány másodperctől néhány óráig vagy akár napig; ezek azonban általában nem tartanak tovább 2-3 percnél. Ha a támadások meghaladják a 24 órát, helyesebb az úgynevezett tartós méhen kívüli tachycardiáknak tulajdonítani őket.
A paroxizmális tachycardia okai. Patofiziológia
A legtöbb esetben a paroxizmális tachycardia epizódjai egészséges személyeket érintenek szívbetegség vagy más egészségügyi állapot nélkül. Valójában a tachycardikus megnyilvánulás gyakran egybeesik a fizikai gyakorlatokkal vagy az erős érzelmekkel, és ezeknek a körülményeknek a végén ér véget.
A paroxizmális tachycardia rohamai szintén gyakoriak a korai gyermekkorban és az egészséges gyermekeknél: az ok abban az életkorban a szív anatómiai jellemzőiben rejlik. Ritkán, de mégis lehetségesek a paroxysmal tachycardia rohamai terhes nőknél. , amely még mindig a nőket érinti, a menstruációs ciklushoz kapcsolódik: valójában a paroxizmális tachycardia epizódjai előfordulhatnak a menstruáció alatt vagy az előző héten. Így a paroxizmális tachycardia gyakori okai, más kapcsolódó rendellenességek hiányában, a következőképpen foglalhatók össze:
- Gyakorlat.
- Szorongás.
- Érzelem.
- Terhesség.
- Időszak.
- Csecsemő vagy gyermek szíve.
Egészen más a szívbetegségben vagy más szervi patológiában szenvedő alanyok esete, mint például a pajzsmirigy -túlműködés. A leggyakrabban előforduló patológiák a következők:
- Reumás szívbetegség, azaz reumatikus betegség miatt.
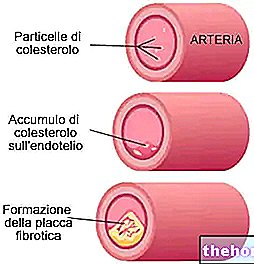
- Ischaemiás szívbetegség.
- Veleszületett szívbetegség.
- Kardiomiopátiák.
- Az agy érbetegségei.
- Hyperthyreosis.
- Wolff-Parkinson-White szindróma, gyermekeknél.
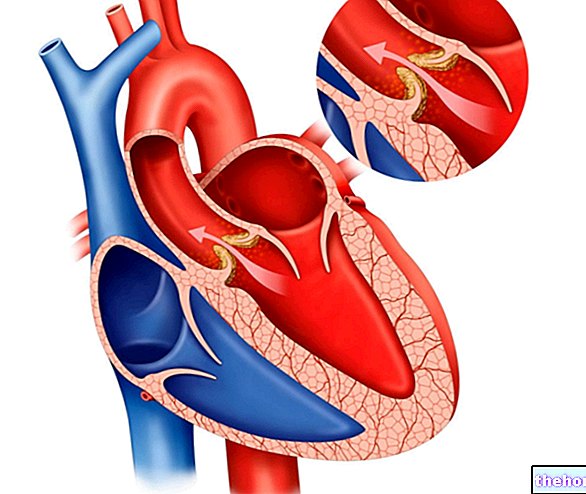
A patofiziológiai magyarázat arra, hogy az impulzusvezetés hogyan változik a paroxizmális tachycardia előfordulása után, kissé bonyolult. Ezért csak néhány kulcsfontosságú pont leírására szorítkozunk. E két impulzus rendellenes társulása a pitvarok és a kamrák között elhelyezkedő vezetési útvonalakon keresztül rendellenességet okoz, és ennek eredményeképpen számos összehúzódási impulzus átfedésben van, amelyek növelik a pulzusszámot.
Tünetek
A paroxizmális tachycardia tüneteinek súlyossága valóban attól függ, hogy "a fentiekben látott szív- és egyéb rendellenességekkel összefüggés van -e vagy sem". Valójában egy személy, aki csak tachycardia -rohamoknak van kitéve, szívdobogást (vagy szívverést) és ritkán dyspnoe -t mutat. A szívbetegségben vagy agyi érrendszeri betegségekben szenvedő betegek viszont sokkal összetettebb és súlyosabb tüneteket mutatnak be.
A fő tünetek tehát a következők:
- Palpitáció (vagy szívverés). Ez a megnövekedett pulzus természetes következménye.
- Légszomj. Nehéz légzés. Nagyobb gyakorisággal fordul elő szívbetegségben szenvedő betegeknél, mivel a szívműködés megzavarja az oxigénnel telített vér elégtelen áramlását a szövetek felé. Más szóval, a szívteljesítmény nem elegendő. Ez azt eredményezi, hogy a beteg növeli a légzések számát, hogy növelje a keringésbe pumpált véráramlást. Ez a kompenzációs mechanizmus azonban nem hozza meg a kívánt eredményeket, és légszomj és nehézlégzés jelentkezik, ami bizonyítja a kapcsolatot a légzőrendszer és a keringési rendszer között.
- Ortopnea. Fekvéskor (fekvő helyzetben) nehézlégzés. Mitralis stenosisban szenvedő egyéneknél fordul elő, akiknek legsúlyosabb esetei tüdőödémává fajulhatnak.
- Mellkasi fájdalom az angina pectoris miatt. Ischaemiás szívbetegségben szenvedő betegeknél fordul elő, például atherosclerosis vagy aorta stenosis miatt. Egyensúlyhiány van az oxigén iránti kereslet (ami nő) és a kínálat (ami nem elegendő) között.
- Szédülés, ájulás és látászavarok. Ez az agyi érbetegségekhez kapcsolódó három megnyilvánulás, amelyek miatt az oxigénnel telített vér áramlása az agyba a normálisnál kisebb.
Diagnózis
A pontos diagnózis kardiológiai látogatást igényel. A hagyományos tesztek, amelyek bármilyen aritmiás / tachycardikus epizód értékelésére érvényesek, a következők:
- Pulzusmérés.
- Elektrokardiogram (EKG).
- Dinamikus elektrokardiogram Holter szerint.
Pulzusmérés. Az orvos alapvető információkat vonhat le a következők értékeléséből:
- Artériás pulzus. Tájékoztat a szívritmus gyakoriságáról és szabályosságáról.
- Jugularis vénás pulzus. Értékelése a pitvari tevékenységet tükrözi, és általában hasznos a tachycardia típusának megértéséhez.
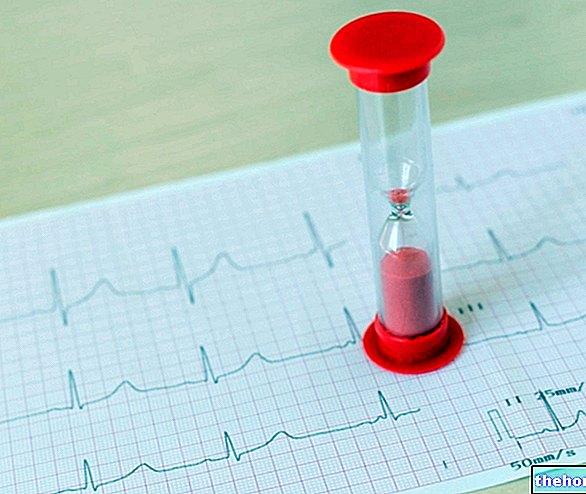
Elektrokardiogram (EKG). Ez a műszeres vizsgálat a szív elektromos aktivitásának lefolyásának értékelésére szolgál, és a kapott nyomok alapján az orvos meg tudja becsülni a paroxizmális tachycardia súlyosságát és okait.
Dinamikus elektrokardiogram Holter szerint. Ez normális EKG, azzal az előnyös különbséggel, hogy a monitorozás 24-48 óráig tart, anélkül, hogy megakadályozná a beteget a mindennapi élet szokásos tevékenységeiben. Ez akkor hasznos, ha a tachycardia epizódok szórványosak és kiszámíthatatlanok.
Az anamnézis fontos szerepet játszik a diagnózisban is, vagyis az orvos által a tachycardikus rohamokról leírt információk gyűjtésében. Az anamnézisre azért van szükség, mert - mint már említettük - a paroxysmalis tachycardia gyakran napok / hetek közötti epizódokkal jelentkezik. , még azoknál is, akiknek nincs más jellegű kóros rendellenessége. Ezek az egyének, kivéve, ha a tachycardia -roham folyamatban van, normális EKG -nyomot mutatnak, ami lehetetlenné teszi a helyes diagnózist.
Terápia
A terápiás megközelítés a paroxizmális tachycardiát meghatározó okokon alapul. Valójában, ha bizonyos szívbetegségek vagy más patológiák okozzák, a lehetséges terápiák farmakológiai, elektromos és sebészeti. A legalkalmasabb antitachycardia elleni gyógyszerek:
- Antiaritmiás szerek. A szívritmus normalizálására szolgálnak. Például:
- Kinidin
- Prokainamid
- Disopiramid
- Bétablokkolók. A szívverés lassítására használják. Például:
- Metoprolol
- Timolol
- Kalciumcsatorna -blokkolók. A szívverés lassítására használják. Például:
- Diltiazem
- Verapamil
Az alkalmazás módja orális és parenterális.
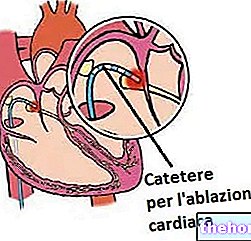
Elektromos terápia alatt azt a lehetőséget értjük, hogy a szív elektromos stimulációnak van kitéve, egy pacemakernek nevezett eszköz segítségével, amely megszakítja a tachycardikus rohamot és normalizálja a szívritmust. A bőr alá helyezve, mellkasi szinten ezek az eszközök lehetnek:
- Automatikus, azaz képes felismerni a tachycardiát és leadni a megfelelő pulzust.
- Külsőleg irányított, azaz maga a beteg működteti a szükség pillanatában.
A pacemakereket a gyógyszeres terápia helyettesítésére is használják.
A szívműtét a tachycardikus epizódhoz kapcsolódó szívbetegségtől függ.
Meg kell jegyezni, hogy ilyen körülmények között a tachycardia a szívbetegség tünete; ezért a műtét célja elsősorban a szívbetegségek és ennek következtében a kapcsolódó aritmiás rendellenességek gyógyítása. Valójában, ha egyedül az antitachycardia gyógyszeres terápiát hajtanák végre, ez nem lenne elegendő a probléma megoldásához.
Ha viszont paroxizmális tachycardia jelentkezik egészséges alanyokon, szívproblémák nélkül, és futás után szórványos epizódként, vagy erős érzelemként nyilvánul meg, nincs szükség különleges terápiás intézkedésekre.Ezekben az esetekben az aritmia valójában magától megszűnik, de ha mégis aggodalomra ad okot, hasznos tudni, hogy az ilyen támadásoknak kitett személyek is képesek úgy fellépni, hogy megszakítják a tachycardikus eseményt. Az úgynevezett Valsalva vagy Muller manőverekkel valójában lehetséges a szupraventrikuláris tachycardiák, köztük a paroxizmális, megállítása gyógyszerek beadása nélkül. Ezek a manőverek a vagális stimuláción, azaz a vagus idegen alapulnak, és ezeket először az orvosnak kell elvégeznie, aki utasítja a beteget a végrehajtás helyes módszereire.

















.jpg)