Hatóanyagok: takrolimusz (takrolimusz -monohidrát)
Protopic 0,03% kenőcs
A Protopic csomagolásban a következő csomagolási méretek állnak rendelkezésre:- Protopic 0,03% kenőcs
- Protopic 0,1% kenőcs
Indikációk Miért alkalmazzák a Protopic -ot? Mire való?
A Protopic hatóanyaga, a takrolimusz -monohidrát, immunmoduláló szer.
A Protopic 0,03% kenőcs mérsékelt vagy súlyos atópiás dermatitis (ekcéma) kezelésére javallott felnőtteknél, akik nem reagálnak megfelelően, vagy akik nem tolerálják a hagyományos terápiákat, például a helyi kortikoszteroidokat, és olyan gyermekeknél (2 éves és idősebbek), akik nem reagáltak. megfelelően kezelik a hagyományos terápiákat, például a helyi kortikoszteroidokat.
Ha a mérsékelt vagy súlyos atópiás dermatitisz eltűnt vagy majdnem eltűnt az exacerbációk legfeljebb 6 hetes kezelése után, és ha gyakori exacerbációk jelentkeznek (évente 4 vagy több), akkor ezek megelőzhetők vagy elhúzódhatnak. Ezek nem jelentkeznek a Protopic alkalmazásával. 0,03% kenőcs hetente kétszer.
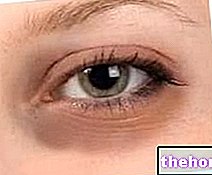
Az atópiás dermatitiszben a bőr immunrendszere túlreagálódik, ami bőrgyulladást (viszketés, bőrpír, szárazság) okoz. A Protopic módosítja a kóros immunválaszt, és enyhíti a bőr gyulladását és viszketését.
Ellenjavallatok Amikor a Protopic -ot nem szabad alkalmazni
Ne használja a Protopic -ot
- - ha allergiás (túlérzékeny) a takrolimuszra vagy a Protopic egyéb összetevőjére vagy a makrolid antibiotikumokra (azaz azitromicinre, klaritromicinre, eritromicinre).
Az alkalmazással kapcsolatos óvintézkedések Mit kell tudnia a Protopic szedése előtt
Mondja el orvosának
- ha májelégtelensége van.
- ha bármilyen rosszindulatú bőrbetegsége (neoplazia) van, vagy legyengült (immunhiányos) immunrendszere van, bármilyen okból is.
- ha veleszületett bőrbetegsége van, például Netherton -szindróma, lamellás ichthyosis (a bőr széles körű hámlása, amelyet a külső bőrréteg megvastagodása okoz), vagy ha általános eritrodermában szenved (a bőr gyulladása és az egész bőr hámlása miatt kivörösödik).
- ha bőrgraft -versus host betegséget tapasztal (bőr immunreakció, amely gyakori szövődmény a csontvelő -átültetett betegeknél).
- ha a kezelés kezdetén duzzadt nyirokcsomók vannak.
- ha fertőzött elváltozásai vannak. Ne alkalmazza a kenőcsöt fertőzött sérülésekre.
- ha bármilyen változást észlel bőrének megjelenésében, kérjük, értesítse orvosát.
- A Protopic hosszú távú alkalmazásának biztonsága nem ismert. A Protopic kenőcsöt nagyon korlátozott számban használtak rosszindulatú daganatok (pl. Bőr vagy limfóma). Ennek ellenére nem mutattak ki összefüggést. Protopic kenőcs kezeléssel.
- Ne tegye ki bőrét hosszú ideig napfénynek vagy mesterséges fénynek, például szoláriumnak. Ha a Protopic alkalmazása után a szabadban tartózkodik, használjon fényvédőt és viseljen kényelmes ruházatot, amely megvédi bőrét a napsugárzástól. Ezenkívül konzultáljon orvosával. megfelelő napvédő módszerek.Ha helioterápiát írtak fel Önnek, tájékoztassa kezelőorvosát arról, hogy Protopic -ot használ, és hogy a Protopic és a napkezelés egyidejű alkalmazása nem ajánlott.
- Ha kezelőorvosa hetente kétszer felírja Önnek a Protopic-ot, hogy elkerülje az atópiás dermatitisz új megjelenését, orvosának legalább 12 havonta felül kell vizsgálnia az állapotát, még akkor is, ha a betegség kontroll alatt van. Gyermekeknél a fenntartó kezelést 12 hónap után le kell állítani annak ellenőrzésére, hogy továbbra is szükség van -e a kezelés folytatására.
Gyermekek
- A Protopic kenőcs 2 évesnél fiatalabb gyermekeknél nem engedélyezett, ezért ebben a korcsoportban nem alkalmazható. Kérjük, forduljon orvosához.
- A Protopic kezelés hatása a gyermekek, különösen a fiatalok immunrendszerének fejlődésére nem bizonyított.
Kölcsönhatások Mely gyógyszerek vagy élelmiszerek módosíthatják a Protopic hatását
Feltétlenül tájékoztassa kezelőorvosát vagy gyógyszerészét a jelenleg vagy nemrégiben szedett egyéb gyógyszereiről, beleértve a vény nélkül kapható készítményeket is.
Használhat hidratáló krémeket és testápolókat a Protopic kezelés alatt, de csak ugyanazon a kezelt területen alkalmazható két órával a Protopic alkalmazása előtt vagy két órával azután.
A Protopic más bőrre kenhető készítményekkel, orális kortikoszteroidok (pl. Kortizon) vagy az immunrendszert befolyásoló gyógyszerekkel történő egyidejű alkalmazásának hatását nem vizsgálták.
Protopic alkoholos italokkal
A Protopic használata közben az alkoholos italok az arc vagy a bőr kipirulását és hőérzetet okozhatnak
Figyelmeztetések Fontos tudni, hogy:
Terhesség és szoptatás
Ne használja a Protopic -ot, ha terhes vagy szoptat.
Mielőtt bármilyen gyógyszert elkezdene szedni, kérjen tanácsot orvosától vagy gyógyszerészétől
Adagolás, az alkalmazás módja és ideje A Protopic alkalmazása: Adagolás
A Protopic -ot mindig az orvos által elmondottaknak megfelelően alkalmazza. Ha kétségei vannak, forduljon orvosához vagy gyógyszerészéhez.
- Vigyen fel egy vékony réteg Protopic -ot a bőr érintett területeire.
- A Protopic a testfelület nagy részén alkalmazható, beleértve az arcot, a nyakat és a könyök és a térd hajlításának kitett területeit.
- Kerülje a kenőcs használatát az orrában, a szájában vagy a szemében. Ha a kenőcsöt véletlenül alkalmazzák ezekre a területekre, a területet teljesen meg kell tisztítani és / vagy vízzel le kell öblíteni.
- Ne takarja le a bőr érintett területét kötéssel vagy kötéssel.
- A Protopic alkalmazása után mosson kezet, kivéve, ha a keze is a kezelendő területen belül van.
- Fürdés vagy zuhanyzás után a Protopic alkalmazása előtt győződjön meg arról, hogy bőre teljesen száraz.
Alkalmazása gyermekeknél (2 éves vagy idősebb)
Vigyen fel Protopic 0,03% kenőcsöt naponta kétszer három hétig, egyszer reggel és egyszer este. Ezt követően a kenőcsöt naponta egyszer kell alkalmazni minden érintett bőrfelületen, amíg az ekcéma meg nem gyógyul.
Felnőttek (16 éves és idősebbek)
Két erősségű Protopic (Protopic 0,03% és Protopic 0,1% kenőcs) áll rendelkezésre felnőtt (16 éves és idősebb) betegek számára. Kezelőorvosa fogja eldönteni, hogy melyik adag a legjobb az Ön számára.
Általában a kezelést Protopic 0,1% -kal kezdik naponta kétszer, egyszer reggel és egyszer este, amíg az ekcéma eltűnik. Az ekcéma válasza alapján az orvos eldönti, hogy az alkalmazások gyakorisága csökken -e, vagy az alacsonyabb szilárdságú (Protopic 0,03%) használható.
Kezelje az érintett bőrfelületeket, amíg az ekcéma meg nem gyógyul. Általában egy héten belül javulást észlel. Forduljon orvosához más kezelési módokról, ha két hét elteltével nem észlel látható javulást.
Orvosa előírhatja, hogy hetente kétszer használja a Protopic kenőcsöt az atópiás dermatitisz eltűnése vagy majdnem eltűnése után (Protopic 0,03% gyermekeknél és Protopic 0,1% felnőtteknél). A Protopic kenőcsöt naponta egyszer, hetente kétszer kell alkalmazni (pl. , Hétfőn és csütörtökön) a testének általában az atópiás dermatitis által érintett területein 2-3 napnak kell eltelnie a Protopic kezelés nélküli alkalmazások között.
Ha a tünetek ismét jelentkeznek, térjen vissza a Protopic napi kétszeri használatához a fent leírtak szerint, és egyeztessen kezelőorvosával a kezelés ellenőrzésére.
Túladagolás Mi a teendő, ha túl sok Protopic -ot vett be?
Ha véletlenül lenyeli a kenőcsöt
Ha véletlenül lenyeli a kenőcsöt, a lehető leghamarabb forduljon orvosához vagy gyógyszerészéhez.Ne próbáljon hánytatni.
Ha elfelejtette alkalmazni a Protopic -ot
Ha elfelejtette alkalmazni a kenőcsöt az ütemezett időpontban, akkor azonnal alkalmazza, amint eszébe jut, majd folytassa az előírt módon. Ha bármilyen további kérdése van a Protopic alkalmazásával kapcsolatban, kérdezze meg kezelőorvosát vagy gyógyszerészét.
Mellékhatások Mik a Protopic mellékhatásai?
Mint minden gyógyszer, így a Protopic is okozhat mellékhatásokat, amelyek azonban nem mindenkinél jelentkeznek.
Nagyon gyakori (10 beteg közül több mint 1 beteget érinthet):
- Égés és viszketés érzése
Ezek a tünetek általában enyhék vagy mérsékeltek, és általában a Protopic -kezelés megkezdését követő egy héten belül eltűnnek.
Gyakori (10 beteg közül legfeljebb 1 beteget érinthet):
- Vörösség
- Hőérzet
- Fájdalom
- Fokozott bőrérzékenység (különösen melegben és hidegben)
- A bőr bizsergése
- Kiütés Helyi bőrfertőzés a konkrét okoktól függetlenül, beleértve, de nem kizárólagosan: gyulladt vagy fertőzött szőrtüszőket, ajakherpeszeket, általános herpes simplex fertőzéseket)
- Az alkohol kipirosodása vagy bőrirritáció alkoholos italok fogyasztása után szintén gyakori reakció
Nem gyakori (100 beteg közül kevesebb mint 1 beteget érinthet):
- Pattanás
Az alkalmazás helyén előforduló fertőzéseket jelentettek gyermekeknél és felnőtteknél heti kétszeri kezelés után. Gyermekeknél beszámoltak az impetigóról, egy felületes bakteriális bőrfertőzésről, amely általában hólyagokat vagy sebeket okoz a bőrön.
A forgalomba hozatalt követő időszakban rosaceáról (arcpír), pszeudo-rosacea dermatitisről és az alkalmazás helyén kialakult ödémáról számoltak be.
A piacon való megjelenése óta a Protopic kenőcsöt használók nagyon kis hányada szenved rosszindulatú daganatban (például limfómában, beleértve a bőr limfómát vagy más bőrrákot). Mindazonáltal az eddig rendelkezésre álló adatok alapján a Protopic kenőcs kezeléssel való korrelációt nem igazolták vagy kizárták.
Mellékhatások bejelentése
Ha Önnél bármilyen mellékhatás jelentkezik, tájékoztassa erről kezelőorvosát vagy gyógyszerészét. Ez a betegtájékoztatóban fel nem sorolt bármilyen lehetséges mellékhatásra is vonatkozik. A mellékhatásokat közvetlenül a hatóság részére is bejelentheti az V. függelékben felsorolt jelentési rendszer segítségével. A mellékhatások bejelentésével Ön is hozzájárulhat ahhoz, hogy minél több információ álljon rendelkezésre a gyógyszer biztonságosságáról.
Lejárat és megőrzés
A Protopic gyermekektől elzárva tartandó!
A csövön és a dobozon feltüntetett lejárati idő (EXP) után ne alkalmazza a Protopic -ot. A lejárati idő a hónap utolsó napjára vonatkozik.
Legfeljebb 25 ° C -on tárolandó.
A gyógyszereket nem szabad a szennyvízzel vagy a háztartási hulladékkal együtt megsemmisíteni. Kérdezze meg gyógyszerészét, hogy mit tegyen a már nem használt gyógyszereivel. Ez elősegíti a környezet védelmét.
Mit tartalmaz a Protopic?
- A készítmény hatóanyaga a takrolimusz -monohidrát. Egy gramm Protopic 0,03% kenőcs 0,3 mg takrolimuszt (takrolimusz -monohidrát formájában) tartalmaz.
- Egyéb összetevők: fehér vazelin, folyékony paraffin, propilén -karbonát, fehér méhviasz és szilárd paraffin.
Milyen a Protopic külleme és mit tartalmaz a csomagolás?
A Protopic fehér, enyhén sárgás színű kenőcs. 10, 30 vagy 60 gramm kenőcsöt tartalmazó csövekben kapható. Nem feltétlenül mindegyik kiszerelés kerül kereskedelmi forgalomba. A Protopic kétféle erősségben kapható (Protopic 0,03% és Protopic 0,1% kenőcs).
Forrás betegtájékoztató: AIFA (Olasz Gyógyszerügynökség). A tartalom 2016 januárjában jelent meg. A jelenlévő információk nem feltétlenül naprakészek.
A legfrissebb verzióhoz való hozzáféréshez ajánlatos az AIFA (Olasz Gyógyszerügynökség) webhelyét elérni. Jogi nyilatkozat és hasznos információk.
01.0 A GYÓGYSZER MEGNEVEZÉSE
PROTÓPOS 0,03% OLAJ
02.0 MINŐSÉGI ÉS MENNYISÉGI ÖSSZETÉTEL
1 g Protopic 0,03% kenőcs 0,3 mg takrolimuszt tartalmaz takrolimusz -monohidrát formájában (0,03%).
A segédanyagok teljes listáját lásd a 6.1 pontban.
03.0 GYÓGYSZERFORMA
Kenőcs.
Fehér vagy enyhén sárga kenőcs.
04.0 KLINIKAI INFORMÁCIÓK
04.1 Terápiás javallatok
A Protopic 0,03% kenőcs felnőtteknél, serdülőknél és 2 évesnél idősebb gyermekeknél javallt.
Az exacerbációk kezelése
Felnőttek és serdülők (16 éves vagy idősebbek)
Mérsékelt vagy súlyos atópiás dermatitis kezelése felnőtteknél, akik nem reagálnak megfelelően, vagy akik nem tolerálják a hagyományos terápiákat, például a helyi kortikoszteroidokat.
Gyermekpopuláció (2 éves vagy idősebb)
Mérsékelt vagy súlyos atópiás dermatitis kezelése olyan gyermekeknél, akik nem reagáltak a hagyományos terápiákra, például a helyi kortikoszteroidokra.
Fenntartó kezelés
Mérsékelt vagy súlyos atópiás dermatitis kezelése az exacerbációk megelőzésére és az exacerbációmentes időközök meghosszabbítására nagyon gyakori exacerbációban szenvedő betegeknél (évente 4 vagy több alkalommal), akiknél a kezelésre adott válasz legfeljebb 6 hétig tartott takrolimusz kenőcs naponta kétszer (az elváltozások eltűntek, majdnem eltűntek vagy enyhe formában jelentek meg).
04.2 Adagolás és alkalmazás
A Protopic kezelést az atópiás dermatitis diagnosztizálásában és kezelésében jártas orvosnak kell elkezdenie.
A Protopic kétféle hatáserősségben kapható: Protopic 0,03% és Protopic 0,1% kenőcs.
Adagolás
Az exacerbációk kezelése
A Protopic alkalmazható rövid távú kezelésre és időszakos hosszú távú kezelésre. A hosszú távú kezelésnek nem kell folyamatosnak lennie.
A Protopic kezelést a jelek és tünetek első megjelenésekor kell elkezdeni. A bőr minden érintett területét addig kell kezelni Protopic -szal, amíg a sérülések eltűnnek, majdnem teljesen eltűnnek, vagy csak kis mértékben jelennek meg. Ezt követően a betegek jogosultak fenntartó kezelésre (lásd alább). A betegség tüneteinek helyreállításának (súlyosbodásának) első jeleinél a kezelést vissza kell állítani.
Alkalmazása felnőtteknél és serdülőknél (16 év felett)
A kezelést naponta kétszer 0,1% -os Protopic -val kell kezdeni, és addig kell folytatni, amíg a sérülés el nem tűnik. Ha a tünetek kiújulnak, a Protopic 0,1% kezelést naponta kétszer újra kell kezdeni. Ha a klinikai állapotok megengedik, meg kell kísérelni az alkalmazások gyakoriságának csökkentését vagy az alacsonyabb erősségű Protopic 0,03% kenőcs alkalmazását.
A javulás általában a kezelés megkezdésétől számított egy héten belül jelentkezik.
Idős lakosság
Idős populáción nem végeztek specifikus vizsgálatokat. Ennek a betegcsoportnak a klinikai tapasztalatai azonban nem jelezték, hogy szükség lenne az adag módosítására.
Gyermekpopuláció
A gyermekek (2 éves és idősebbek) a legalacsonyabb koncentrációt használják: Protopic 0,03% kenőcs.
A kezelést naponta kétszer kell elkezdeni, legfeljebb három hétig.
Ezt követően az alkalmazások gyakoriságát naponta egyszer kell csökkenteni, amíg a lézió el nem tűnik (lásd 4.4 pont).
A Protopic kenőcs nem alkalmazható 2 év alatti gyermekeknél, amíg további adatok nem állnak rendelkezésre.
Fenntartó kezelés
Azok a betegek, akik legfeljebb hathetes, napi kétszeri takrolimusz kenőcs -kezelésre reagálnak (a léziók eltűntek, majdnem eltűntek vagy enyhe formában jelentek meg), jogosultak fenntartó kezelésre.
Felnőttek és serdülők (16 éves vagy idősebbek)
Felnőtt betegeknek Protopic 0,1% kenőcsöt kell használniuk.
A Protopic kenőcsöt hetente kétszer (például hétfőn és csütörtökön) kell alkalmazni naponta egyszer az atópiás dermatitis által általában érintett területeken, hogy megelőzze a fellángolást.
Az alkalmazások között 2-3 napnak el kell telnie Protopic kezelés nélkül.
12 hónapos kezelés után az orvosnak újra kell értékelnie a beteg állapotát, hogy eldöntse, folytatja-e a fenntartó kezelést, ha nincsenek adatok a fenntartó kezelés biztonságosságáról 12 hónapon túl.
Ha az exacerbáció jelei ismétlődnek, a kezelést naponta kétszer kell folytatni (lásd az exacerbációk kezeléséről szóló előző részt).
Idős lakosság
Idős populáción nem végeztek specifikus vizsgálatokat (lásd az exacerbációk kezeléséről szóló előző részt).
Gyermekpopuláció
A (2 éves és idősebb) gyermekeknek a legalacsonyabb koncentrációt kell használniuk: Protopic 0,03% kenőcs.
A Protopic kenőcsöt hetente kétszer (például hétfőn és csütörtökön) kell alkalmazni naponta egyszer az atópiás dermatitis által általában érintett területeken, hogy megakadályozzák a fellángolást. Az alkalmazások között 2-3 napnak el kell telnie Protopic kezelés nélkül.
A gyermek állapotának 12 hónapos kezelés után történő értékelése magában foglalja a kezelés abbahagyását annak megállapítása érdekében, hogy szükséges -e folytatni ezt a kezelést, és fel kell mérni a betegség lefolyását.
A Protopic kenőcs nem alkalmazható 2 év alatti gyermekeknél, amíg további adatok nem állnak rendelkezésre.
Az alkalmazás módja
Vékony réteg Protopic kenőcsöt kell felvinni a bőr érintett vagy általában érintett területeire.
A Protopic kenőcs a test minden részén alkalmazható, beleértve az arcot, a nyakat és a hajlításnak kitett területeket, a nyálkahártya kivételével. A Protopic kenőcsöt nem szabad elzáró kötéssel alkalmazni, mivel ezzel az alkalmazási módszerrel kapcsolatban nem végeztek vizsgálatokat (lásd 4.4 pont).
04.3 Ellenjavallatok
Túlérzékenység a hatóanyaggal, általában a makrolidokkal vagy a 6.1 pontban felsorolt bármely segédanyaggal szemben.
04.4 Különleges figyelmeztetések és a használathoz szükséges óvintézkedések
A Protopic kenőcs alkalmazása során csökkenteni kell a bőr túlzott napsugárzásnak való kitettségét, és kerülni kell a szolárium és az UVB- vagy UVA -sugárzás által kibocsátott ultraibolya (UV) fény használatát psoralenekkel (PUVA) kombinálva. (Lásd 5.3. Pont) Az orvosnak tanácsot kell adnia a betegnek a megfelelő napvédelem módjáról, például a napfényre való idő minimalizálásáról, fényvédő krém használatával és a bőr megfelelő ruházattal történő lefedéséről. A Protopic kenőcsöt nem szabad alkalmazni olyan elváltozásokra, amelyeket potenciálisan rosszindulatúnak vagy rosszindulatúnak tekintenek.
Az orvosnak felül kell vizsgálnia a kezelt területen belüli bármilyen változást, kivéve a meglévő ekcémát.
A takrolimusz kenőcs alkalmazása nem javasolt olyan bőrgátló rendellenességekben szenvedő betegeknél, mint a Netherton -szindróma, lamelláris ichthyosis, generalizált eritroderma vagy graft versus host betegség. Ezek a bőrbetegségek fokozhatják a takrolimusz szisztémás felszívódását. A takrolimusz orális alkalmazása ezen bőrbetegségek kezelésére szintén nem javasolt. A forgalomba hozatalt követően beszámoltak a takrolimusz vérszintjének növekedéséről a fenti állapotok fennállása esetén ...
Óvatosan kell eljárni, ha a Protopic -ot olyan betegeknél alkalmazzák, akik hosszú ideig kiterjedt bőrérzékenységgel rendelkeznek, különösen gyermekeknél (lásd 4.2 pont). A betegeket, különösen a gyermekgyógyászati betegeket, a Protopic-kezelés alatt folyamatosan újra kell értékelni, hogy felmérjék a kezelésre adott választ, és szükséges-e a kezelés folytatása.
Gyermekgyógyászati betegeknél ez az újbóli értékelés 12 hónap után magában foglalja a Protopic -kezelés abbahagyását (lásd 4.2 pont).
A helyi immunszuppresszió lehetősége (bőrfertőzéseket vagy rákot eredményez) hosszú távon (azaz több éven keresztül) nem ismert (lásd 5.1 pont).
A Protopic hatóanyaga a takrolimusz, egy kalcineurin -gátló. Transzplantált betegeknél a kalcineurin -gátlók szisztémás beadását követően az intenzív immunszuppresszió tartós szisztémás expozíciója a limfómák és a bőr rosszindulatú daganatainak kialakulásának fokozott kockázatával jár. Takrolimusz kenőcsöt alkalmazó betegeknél rosszindulatú daganatok, köztük bőrrák (pl. Bőr T-sejtes limfómák) és más típusú limfómák, valamint bőrrák kialakulásáról számoltak be (lásd 4.8 pont). A Protopic nem alkalmazható veleszületett vagy szerzett immunhiányos betegeknél, vagy olyan betegeknél, akik immunszuppressziót okozó terápiában részesülnek.
Az atópiás dermatitiszben szenvedő, protopikussal kezelt betegek nem mutattak szignifikáns szisztémás takrolimusz -koncentrációt.
A klinikai vizsgálatokban jelentett limfadenopátiák nem gyakoriak (0,8%). Ezen esetek többsége fertőzésekhez (bőr, légutak, fogak) kapcsolódott, és "megfelelő antibiotikum -terápiával megoldódott. Az immunszuppresszív terápiával (pl. Szisztémás takrolimusz) kezelt transzplantált betegeknél megnövekedett a limfóma kialakulásának kockázata; ezért a Protopic -ot kapó betegeknél A limfadenopátiát ellenőrizni kell annak biztosítása érdekében, hogy a limfadenopátiák megszűnjenek. A limfadenopátia egyértelmű etiológiájának hiányában vagy akut fertőző mononukleózis jelenlétében meg kell fontolni a Protopic -kezelés abbahagyását.
A Protopic kenőcs kezelés hatását a 2 év alatti gyermekek immunrendszerének fejlődésére nem állapították meg (lásd 4.1 pont).
A Protopic kenőcs biztonságosságát és hatékonyságát fertőzött atópiás dermatitisz kezelésében nem értékelték. A Protopic kenőccsel történő kezelés megkezdése előtt a fertőzött területeket kezelni kell. Az atópiás dermatitisben szenvedő betegek hajlamosak a felületes bőrfertőzésekre. A Protopic -kezelés a folliculitis és a herpeszvírusos fertőzések (herpes simplex dermatitis [ekcéma herpeticus], herpes simplex [herpesz], Kaposi varicelliformos kiütése) fokozott kockázatával járhat (lásd 4.8 pont). Ezen fertőzések jelenlétében mérlegelni kell a Protopic alkalmazásával kapcsolatos kockázat és haszon egyensúlyát.
A Protopic kenőcs alkalmazása előtt vagy után 2 órával nem lehet bőrpuhító szereket alkalmazni ugyanazon a területen, más helyi készítmények egyidejű alkalmazását nem vizsgálták. Szisztémás szteroidok vagy immunszuppresszív szerek egyidejű alkalmazásával kapcsolatban nincs tapasztalat.
Kerülni kell a szemmel és nyálkahártyával való érintkezést. Ha véletlenül ezekre a területekre kerül, a területet gondosan meg kell tisztítani és / vagy vízzel le kell öblíteni.
A Protopic kenőcs alkalmazását okkluzív kötszerekben szenvedő betegeknél nem vizsgálták, az okkluzív kötszerek használata nem ajánlott.
Mint minden helyi gyógyszer esetében, a betegeknek az alkalmazás után meg kell mosniuk a kezüket, kivéve, ha a kezek is a kezelendő területen vannak.
A takrolimusz nagymértékben metabolizálódik a májban, és bár a vérkoncentráció a helyi kezelést követően alacsony, a kenőcsöt óvatosan kell alkalmazni májkárosodásban szenvedő betegeknél (lásd 5.2 pont).
04.5 Kölcsönhatások más gyógyszerekkel és más interakciók
A takrolimusz kenőccsel nem végeztek helyi gyógyszerkölcsönhatási vizsgálatokat.
A takrolimusz nem metabolizálódik az emberi bőrben; ez azt jelzi, hogy nincsenek potenciális perkután kölcsönhatások, amelyek befolyásolhatják a takrolimusz metabolizmusát.
A takrolimusz, ha szisztémásan elérhető, a máj citokróm P450 3A4 (CYP3A4) által metabolizálódik. A takrolimusz kenőcs helyi alkalmazását követően a szisztémás expozíció alacsony (eritromicin, itrakonazol, ketokonazol és diltiazem) széles körben elterjedt betegségben és / vagy eritrodermális betegségben szenvedő betegeknél óvatosan kell eljárni.
Gyermekpopuláció
Interakciós vizsgálatot végeztek a fehérje-konjugált vakcinával a C alcsoport ellen Neisseria meningitidis2-11 éves gyermekeknél.Nem volt hatással a vakcinára adott azonnali válaszreakcióra, az immunmemória képződésére vagy a sejtközvetített és humorális immunitásra (lásd 5.1 pont).
04.6 Terhesség és szoptatás
Termékenység
A termékenységre vonatkozóan nem állnak rendelkezésre adatok.
Terhesség
Nincsenek megfelelő adatok a takrolimusz kenőcs terhes nőknél történő alkalmazásáról.
A Protopic kenőcsöt terhesség alatt csak akkor szabad használni, ha feltétlenül szükséges.
Etetési idő
A humán adatok azt mutatják, hogy a szisztémás alkalmazást követően a takrolimusz kiválasztódik az anyatejbe. Bár a klinikai adatok azt mutatják, hogy a takrolimusz kenőcs alkalmazása miatt a szisztémás expozíció minimális, a szoptatás nem ajánlott.
04.7 Hatások a gépjárművezetéshez és gépek kezeléséhez szükséges képességekre
A Protopic kenőcs nem vagy csak elhanyagolható mértékben befolyásolja a gépjárművezetéshez és gépek kezeléséhez szükséges képességeket.
04.8 Nemkívánatos hatások
A klinikai vizsgálatok során a betegek körülbelül 50% -a tapasztalt valamilyen bőrirritációt az alkalmazási területen mellékhatásként. Az égő és viszkető érzések nagyon gyakoriak, általában enyhe vagy közepes súlyosságúak, és hajlamosak a kezelés megkezdésétől számított egy héten belül megszűnni. Egy másik gyakori káros bőrirritációs reakció az erythema. Gyakran megfigyelték őket. Az alkalmazás területén , hőérzet, fájdalom, paresztézia és kiütés. Gyakori az alkohol „intoleranciája” (arcpír vagy bőrirritáció alkoholos italok fogyasztása után).
Növelheti a folliculitis, akne és herpeszvírusos fertőzések kockázatát.
Az alábbiakban felsoroljuk azokat a mellékhatásokat, amelyek feltételezhetően kapcsolódnak a kezeléshez, és szerv- és rendszerosztályozás szerint vannak kategorizálva. A gyakoriság nagyon gyakori (≥1 / 10), gyakori (≥1 / 100,
* A forgalomba hozatalt követő megfigyelés során mellékhatásokat jelentettek.
A forgalomba hozatalt követően
A takrolimusz kenőcsöt alkalmazó betegeknél rosszindulatú daganatok, köztük bőrformák (pl. Bőr T-sejtes limfómák) és más típusú limfómák, valamint bőrrák előfordulásáról számoltak be (lásd 4.4 pont).
Fenntartó kezelés
Egy fenntartó kezelési vizsgálatban (heti kétszeri kezelés) felnőtteknél és mérsékelt és súlyos atópiás dermatitiszben szenvedő gyermekeknél a következő mellékhatásokat tapasztalták gyakrabban, mint a kontrollcsoportban: az alkalmazás helyén fellépő impetigo (gyermekeknél 7,7%) és alkalmazás helyszíni fertőzések (6,4% gyermekeknél és 6,3% felnőtteknél).
Gyermekpopuláció
A mellékhatások gyakorisága, típusa és súlyossága gyermekeknél hasonló a felnőtteknél jelentettekhez.
A feltételezett mellékhatások bejelentése
A gyógyszer engedélyezése után jelentkező feltételezett mellékhatások bejelentése fontos, mivel lehetővé teszi a gyógyszer előny / kockázat arányának folyamatos nyomon követését. Kérjük az egészségügyi szakembereket, hogy jelentsenek be minden feltételezett mellékhatást a nemzeti bejelentési rendszeren keresztül. "V. melléklet .
04.9 Túladagolás
A túladagolás helyi alkalmazás esetén nem valószínű.
Lenyelés esetén általános támogató intézkedésekre lehet szükség, beleértve az életjelek monitorozását és a klinikai állapot megfigyelését.A kenőcshordozó jellege miatt a hányás kiváltása és a gyomormosás nem ajánlott.
05.0 FARMAKOLÓGIAI TULAJDONSÁGOK
05.1 Farmakodinámiás tulajdonságok
Farmakoterápiás csoport: egyéb bőrgyógyászati készítmények. ATC kód: D11AH01.
Hatásmechanizmus és farmakodinámiás hatások
A takrolimusz hatásmechanizmusa atópiás dermatitiszben nem teljesen ismert. Bár a következő hatásmechanizmusokat figyelték meg, klinikai jelentőségük az atópiás dermatitiszben nem ismert.
A specifikus citoplazmatikus immunofillinhez (FKBP12) való kötődése révén a takrolimusz gátolja a T-limfociták kalciumfüggő jelátviteli útjait, ezáltal megakadályozza az IL-2, IL-3, IL-4, IL-5 és más citokinek, mint pl. mint GM-CSF, TNF-α és IFN-γ.
In vitro, egészséges emberi bőrből izolált Langerhans -sejtekben a takrolimusz csökkenti a T -sejtek iránti stimuláló aktivitást, és kimutatták, hogy a takrolimusz gátolja a gyulladásos mediátorok felszabadulását a bőr hízósejtjeiből, a bazofilekből és az eozinofilekből.
Állatokban a takrolimusz kenőcs elnyomta a gyulladásos reakciókat kísérleti és spontán dermatitis modellekben, hasonlóan az emberi atópiás dermatitishez. A takrolimusz kenőcs nem csökkentette a bőr vastagságát és nem okozott bőr atrófiát állatokban.
Atópiás dermatitisben szenvedő betegeknél a takrolimusz kenőccsel végzett kezelés során a bőrelváltozások javulása az Fc -receptorok expressziójának csökkenésével jár a Langerhans -sejteken és a T -sejtekkel szembeni hiperstimuláló aktivitásuk csökkenésével. A takrolimusz kenőcs nincs hatással a kollagén szintézisére. az emberben.
Klinikai hatékonyság és biztonság
A Protopic hatékonyságát és biztonságosságát több mint 18 500, takrolimusz kenőccsel kezelt betegnél értékelték az I -III. Fázisú klinikai vizsgálatokban.
Egy randomizált, kettős vak, 6 hónapos vizsgálatban a 0,1% -os takrolimusz kenőcsöt naponta kétszer alkalmazták közepesen súlyos vagy súlyos atópiás dermatitisben szenvedő felnőtteknek, és összehasonlították a helyi kortikoszteroid-alapú kezeléssel (0,1% hidrokortizon-butirát a törzsön és a végtagokon, 1%) hidrokortizon -acetát az arcon és a nyakon). Az elsődleges végpont a válasz mértéke volt három hónap elteltével, amelyet azoknak a betegeknek a százalékában határoztak meg, akik legalább 60% -os javulást mutattak a mEASI -ben (módosított ekcéma súlyossági és területindex) a 3. hónapban a kiindulási értékhez képest. A válasz mértéke a 0,1%-os takrolimusz -csoportban (71,6%) szignifikánsan nagyobb volt, mint a helyi kortikoszteroid -csoportban (50,8%; p
1. táblázat Hatékonyság 3 hónapos korban
§ helyi kortikoszteroid kezelés = 0,1% hidrokortizon -butirát a törzsön és a végtagokon, 1% hidrokortizon -acetát az arcon és a nyakon
§ § magasabb értékek = nagyobb javulás
A legtöbb nemkívánatos esemény előfordulása és jellege hasonló volt a két kezelési csoportban. a takrolimusz csoport. A vizsgálat során egyik kezelési csoportban sem történt klinikailag releváns változás a laboratóriumi értékekben vagy a létfontosságú jelekben.
A második vizsgálatban 2-15 éves, mérsékelt vagy súlyos atópiás dermatitiszben szenvedő gyermekeket naponta kétszer, három héten keresztül 0,03% takrolimusz kenőccsel, 0,1% takrolimusz kenőccsel vagy hidrokortizon-acetát kenőccsel kezeltek. Az elsődleges végpont a vizsgálat során az átlagos AUC (görbe alatti terület) volt, a mEASI pontszám százalékában kifejezve a kiindulási értékhez képest. Ennek a multicentrikus, kettős vak, randomizált vizsgálatnak az eredményei azt mutatták, hogy a 0,03% és 0,1% takrolimusz kenőcs szignifikánsan hatékonyabb (p
2. táblázat Hatékonyság a harmadik héten
§ alacsonyabb értékek = nagyobb javulás
A helyi bőrégés gyakorisága magasabb volt a takrolimusz -csoportokban, mint a hidrokortizon -csoportban. A viszketés idővel csökkent a takrolimusz -csoportokban, de nem a hidrokortizon -csoportban. Nem volt releváns klinikai változás a laboratóriumban vagy az életjelek értékeiben mindegyikben kezelési csoport a vizsgálat során.
A harmadik multicentrikus, kettős vak, randomizált vizsgálat célja az volt, hogy értékelje a 0,03% -os takrolimusz kenőcs hatékonyságát és biztonságosságát naponta egyszer vagy kétszer alkalmazva, összehasonlítva a napi kétszeri 1% -os hidrokortizon-acetát kenőcs alkalmazásával mérsékelt vagy súlyos atópiás gyermekeknél dermatitis A kezelés időtartama több mint három hét volt.
3. táblázat Hatékonyság a harmadik héten
§ magasabb értékek = nagyobb javulás
Az elsődleges végpontot a mEASI százalékos csökkenése határozta meg a kiindulási szinttől a kezelés végéig. Statisztikailag szignifikáns javulást figyeltek meg 0,03% -os takrolimusz kenőcsnél naponta egyszer vagy kétszer, összehasonlítva a napi kétszeri hidrokortizon -acetát kenőccsel (p
A negyedik, nyílt, hosszú távú biztonsági vizsgálatban körülbelül 800 beteg (≥ 2 éves) kapott takrolimusz-kenőcsöt 0,1% -ig legfeljebb négy évig, időszakosan vagy folyamatosan, 300 beteg legalább három évig kapott kezelést és 79 beteg, akik legalább 42 hónapig kaptak kezelést. Az EASI pontszám és az érintett testterület kiindulási értékéhez viszonyított változás alapján a betegek életkortól függetlenül minden későbbi időpontban javulást mutattak atópiás dermatitisükben. Továbbá nem volt bizonyíték a hatékonyság csökkenésére a klinikai vizsgálat időtartama alatt.
A nemkívánatos események általános előfordulási gyakorisága csökkent, ahogy a vizsgálat előrehaladtával minden betegnél életkortól függetlenül. A három leggyakrabban jelentett mellékhatás az influenzaszerű tünetek (hideg, hideg, influenza, felső légúti fertőzések stb.), Viszketés és a bőr égése volt. Ebben a hosszú távú vizsgálatban nem figyeltek meg olyan mellékhatásokat, amelyeket nem jelentettek rövid távú vizsgálatokban és / vagy korábbi vizsgálatokban.
A takrolimusz kenőcs hatékonyságát és biztonságosságát az enyhe vagy súlyos atópiás dermatitis fenntartó kezelésében 524 betegnél értékelték két hasonló fázisú, III. Fázisú multicentrikus klinikai vizsgálatban, felnőtt (≥16 éves) és felnőtt betegeknél. 2-15 év).
Mindkét vizsgálatban a folyamatban lévő betegségben szenvedő betegeknek nyílt vizsgálaton (OLP) estek át, amely során az érintett elváltozásokat takrolimusz kenőccsel kezelték kettőig, legfeljebb 6 hétig. Naponta kétszer, amíg a javulás el nem érte az előre meghatározott pontszámot (Investigator's Global Assessment - IGA ≤) 2, azaz olyan elváltozások, amelyek eltűntek, majdnem eltűntek, vagy enyhe formában voltak jelen.) Ezt követően a betegek 12 hónapig kezdték el a kettős-vak kontroll periódus (DCP) elleni védekezési időszakot. A betegeket randomizálták, hogy takrolimusz kenőcsöt kapjanak (0,1% felnőttek, 0,03% gyermekeknél) vagy járművet hetente kétszer hetente kétszer, hétfőn és csütörtökön.
A betegség fellángolása után a betegeket takrolimusz kenőccsel nyíltan kezelték naponta kétszer, legfeljebb 6 hétig, amíg az IGA pontszám ≤2 lett.
Mindkét vizsgálat elsődleges célja az volt, hogy felmérje a betegség súlyosbodásának számát, amelyek "jelentős terápiás beavatkozást" igényelnek a DCP időszakban, amelyet 3-5-ös IGA-val (azaz mérsékelt, súlyos és nagyon súlyos betegséggel) járó súlyosbodásként határoznak meg. a súlyosbodás első napján, amely több mint 7 napos kezelést igényelt. Mindkét vizsgálat szignifikáns előnyt mutatott a takrolimusz kenőccsel végzett heti kétszeri kezelés mellett a legfontosabb elsődleges és másodlagos végpontokhoz képest 12 hónapos időszakban az enyhe vagy súlyos atópiás betegek körében A mérsékelt vagy súlyos atópiás dermatitisben szenvedő betegek populációs alanalízisében ezek a különbségek statisztikailag szignifikánsak maradtak (4. táblázat). Ezekben a vizsgálatokban nem figyeltek meg eseményeket.
4. táblázat Hatékonyság (mérsékelt vagy súlyos alpopuláció)
DE: Betegség súlyosbodása
P.
Egy 7 hónapos, kettős vak, randomizált vizsgálatot végeztek párhuzamos gyermekcsoportban (2-11 év) közepes vagy súlyos atópiás dermatitisben. Az egyik karban a betegeket Protopic 0,03% kenőccsel (n = 121) kezelték naponta kétszer 3 hétig, majd naponta egyszer, amíg a léziók eltűntek. A kontroll karban a betegeket 1% hidrokortizon -acetát (HA) kenőccsel a fejre és a nyakra, valamint 0,1% -os hidrokortizon -butirát kenőccsel a törzsre és a végtagokra (n = 111) kezelték naponta kétszer 2 hétig, majd naponta kétszer HA -val érintett területek. Ebben az időszakban minden beteg és kontroll alany (n = 44) elsődleges immunizálást és emlékeztető oltást kapott fehérje konjugált vakcinával a C alcsoport ellen. Neisseria meningitidis.
A vizsgálat elsődleges végpontja a vakcinázásra adott válaszarány volt, amelyet azoknak a betegeknek a százalékában határoztak meg, akiknek a szérum baktericid antitest (SBA) titere ≥8 volt az 5. heti látogatáskor. A "válaszarány elemzés az 5. héten" egyenértékűséget mutatott a kezelés között csoportok (hidrokortizon 98,3%, takrolimusz kenőcs 95,4%; 7-11 év: 100%mindkét karban) A kontrollcsoportban az eredmények hasonlóak voltak.
A vakcinázásra adott elsődleges választ ez nem befolyásolta.
05.2 Farmakokinetikai tulajdonságok
A klinikai adatok azt mutatták, hogy a takrolimusz koncentrációja a szisztémás keringésben a helyi alkalmazást követően minimális, és ha mérhető, átmeneti.
Abszorpció
Az egészséges önkéntesektől származó adatok azt jelzik, hogy a takrolimusz kenőcs egyszeri vagy ismételt helyi alkalmazása után a szisztémás expozíció csekély vagy egyáltalán nincs.
A legtöbb beteg (felnőtt és gyermek), aki atópiás dermatitisz miatt kezelt egy vagy több takrolimusz kenőcsöt (0,03 - 0,1%), és 5 hónapos kortól takrolimusz kenőccsel kezelt csecsemők (0, 03%) kezelték a testfelszín vér koncentrációját, a Protopic -ból származó takrolimusz szisztémás expozíciója (azaz AUC) körülbelül 30 -szor alacsonyabb, mint a máj- vagy vesetranszplantált betegek orális immunszuppresszív adagja esetén.
Nem volt bizonyíték a takrolimusz szisztémás felhalmozódására azoknál a betegeknél (felnőttek és gyermekek), akiket hosszú ideig (legfeljebb egy évig) takrolimusz kenőccsel kezeltek.
terjesztés
A takrolimusz kenőcs alacsony szisztémás expozíciója miatt a takrolimusz magas (> 98,8%) kötődése a plazmafehérjékhez nem tekinthető klinikailag relevánsnak.
A takrolimusz kenőcs helyi alkalmazását követően a takrolimusz szelektíven szabadul fel a bőrön, minimális diffúzióval a szisztémás keringésbe.
Anyagcsere
A takrolimusz emberi bőr általi metabolizmusát nem észlelték. A szisztémásan rendelkezésre álló takrolimuszt túlnyomórészt a májban metabolizálja a CYP3A4.
Kiküszöbölés
Intravénás adagolás esetén a takrolimuszt lassú eliminációs sebességű gyógyszernek találták.
Az átlagos test clearance körülbelül 2,25 l / h. Súlyos májkárosodásban szenvedő betegeknél, vagy olyan betegeknél, akiket egyidejűleg olyan gyógyszerekkel kezelnek, amelyek erősen gátolják a CYP3A4 -et, csökkenhet a szisztémásan rendelkezésre álló takrolimusz májból történő eliminációja.
A kenőcs ismételt helyi alkalmazását követően a takrolimusz átlagos felezési idejét felnőtteknél 75 órára, gyermekeknél 65 órára becsülték.
Gyermekpopuláció
A takrolimusz farmakokinetikája a helyi alkalmazást követően hasonló a felnőtteknél ismertetetthez, minimális szisztémás expozícióval és nincs felhalmozódási bizonyíték (lásd fent).
05.3 A preklinikai biztonságossági adatok
Toxicitás ismételt kezelések után és helyi tolerálhatóság
A takrolimusz kenőcs vagy hordozóanyagának ismételt helyi alkalmazása patkányokon, nyulakon és miniatűr sertéseken enyhe bőrváltozásokkal, például bőrpírral, ödémával és papulákkal társult.
Patkányokban a takrolimusszal végzett hosszú távú helyi kezelés szisztémás toxicitáshoz vezetett, amely a vesék, a hasnyálmirigy, a szem és az idegrendszer megváltozásával járt. A változások a takrolimusz nagy transzdermális felszívódásának köszönhetően a rágcsálók nagy expozíciójának köszönhetők. Az egyetlen szisztémás eltérés a törpe sertéseknél a kenőcs magas koncentrációja (3%) esetében valamivel kisebb súlygyarapodás volt a nőstényekben.
Kimutatták, hogy a nyulak különösen érzékenyek a takrolimusz intravénás beadására, mivel reverzibilis kardiotoxikus hatásokat mutattak.
Mutagén hatás
A tesztek in vitro és in vivo nem jelezte a takrolimusz genotoxikus potenciálját.
Rákkeltő hatás
Az egereken (18 hónap) és patkányokon (24 hónap) végzett szisztémás karcinogenitási vizsgálatok nem tárták fel a takrolimusz karcinogén potenciálját.
A 24 hónapig tartó dermális karcinogenitási vizsgálatban, amelyet egereken 0,1% -os kenőcs alkalmazásával végeztek, bőrdaganatok nem fordultak elő. Ugyanebben a vizsgálatban megfigyelték a limfóma gyakoriságát., Magas szisztémás expozícióval összefüggésben.
A fotokarcinogenitási vizsgálat részeként a szőrtelen albínó egereket krónikusan takrolimusz kenőccsel és UV sugárzással kezelték. "A daganatok számának növekedése. Nem világos, hogy a takrolimusz hatása szisztémás immunszuppressziónak vagy helyi hatásnak köszönhető -e. Az emberre gyakorolt kockázat nem zárható ki teljesen, mivel a takrolimusz kenőcs hosszú távú alkalmazása esetén a helyi immunszuppresszió lehetősége ismeretlen.
Reprodukciós toxicitás
Embrionális / magzati toxicitást figyeltek meg patkányokban és nyulakban, de csak olyan dózisokban, amelyek jelentős anyai toxicitást okoztak. Csökkent spermiumfunkciót észleltek hím patkányokban, nagy szubkután takrolimusz -adagok mellett.
06.0 GYÓGYSZERÉSZETI INFORMÁCIÓK
06.1 Segédanyagok
Fehér vazelin; folyékony paraffin; propilén -karbonát; fehér méhviasz; szilárd paraffin.
06.2 Inkompatibilitás
Nem releváns.
06.3 Érvényességi idő
3 év.
06.4 Különleges tárolási előírások
Legfeljebb 25 ° C -on tárolandó.
06.5 A közvetlen csomagolás jellege és a csomag tartalma
Laminált cső alacsony sűrűségű polietilén belső béléssel, fehér polipropilén csavaros kupakkal lezárva.
10, 30 és 60 g -os kiszerelésben. Nem feltétlenül mindegyik kiszerelés kerül kereskedelmi forgalomba.
06.6 Használati utasítás
Nincsenek speciális utasítások.
A fel nem használt gyógyszert és a gyógyszerből származó hulladékot a helyi előírásoknak megfelelően kell megsemmisíteni.
07.0 FORGALOMBA HOZATALI ENGEDÉLY
Astellas Pharma Europe B.V. - Sylviusweg 62, 2333 BE Leiden - Hollandia
08.0 A FORGALOMBA HOZATALI ENGEDÉLY SZÁMA
EU/01.02.2011/00 Protopic 0,03% - AIC: 035575012
EU/01.02.2012/002 Protopic 0,03% - AIC: 035575024
EU/01.02.2015. Protopic 0,03% - AIC: 035575051
09.0 Az első forgalomba hozatali engedély kiadásának időpontja
Az első engedély kiadásának dátuma: 2002.02.28
Megújítás dátuma: 2006.11.20