Mi az a parodontitis?
Prof. Filippo Graziani
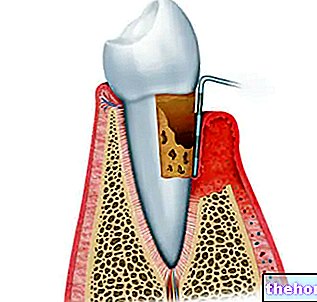
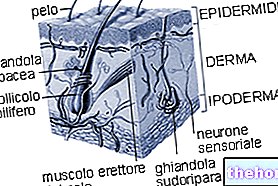
A parodontitis egy gyulladásos betegség, amely a fog alátámasztó szöveteit (az ínyt, a fogágy ínszalagját, a gyökér cementjét és a csontot) érinti.
A periodontitis fő jellemzője a fog alátámasztó szövetének megsemmisítése, amelyet az úgynevezett paraméter segítségével mérnek a klinikai kötődés elvesztése.
Nézd meg a videót
- Nézd meg a videót a youtube -on
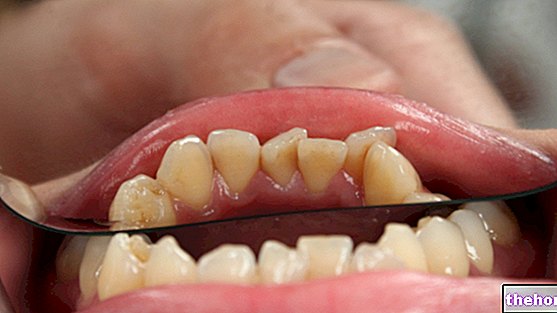
A kötődés elvesztése ínyzsebeket, visszahúzódó ínyeket és alveoláris csontvesztést eredményez. Az íny gyulladása miatt ínyvérzés is van.
A parodontitis a világ egyik leggyakoribb krónikus betegsége:
- A világ lakosságának 11% -a súlyos parodontitisben szenved
- A 30 év felettiek 50% -a szenved valamilyen ínyproblémától
- A parodontitis kialakulásának valószínűsége 30 éves kor után nő, az új esetek csúcsa 35 és 40 év között van.
- Az életkor előrehaladtával nő a súlyos fogágygyulladás kialakulásának valószínűsége, amely a 60 év feletti emberek több mint 30% -át érinti.
2017 óta a fogágybetegségek és állapotok új stádiumozási és osztályozási rendszerét alkalmazzák, nagyon hasonlóan az onkológiához. Ez a rendszer lehetővé teszi a parodontitis diagnosztizálását a betegség súlyosságának és kezelésének összetettségének (I – IV. Stádium) megértésével, de a betegség biológiai jellemzőire vonatkozó további információk figyelembevételével is, mint például a progresszió üteme és a a beteg (A - C fokozat). A betegség által érintett fogak számától függően a parodontitis lokalizált (az érintett fogak kevesebb mint 30% -a) vagy általános (az érintett fogak több mint 30% -a).
A kezeletlen parodontitis fogak elvesztését eredményezi, progresszív részleges edentulizmust okozva, ami a rágási funkció károsodásához vezethet. Ezért a fogágygyulladás nem tekinthető lokális betegségnek, amely csak a száját érinti, mivel a mosoly esztétikáját, a táplálkozást, az életminőséget és az önbecsülést is veszélyezteti, valamint a kezelés társadalmi-gazdasági terheit rója. Fogászati.
Mi okozza a gyulladásos periodontális betegségeket?
A parodontitis egy multifaktoriális gyulladásos betegség, vagyis számos tényező okozza.
A fő kiváltó tényezők bizonyos kórokozó, anaerob és gram-negatív baktériumok, amelyek az íny felett és alatt található biofilmben találhatók. Ezért ez egy baktériumok által okozott betegség, de nem fertőző - sőt, bár baktériumok okozzák, technikailag nem fertőző.
A baktériumok felhalmozódására adott gyulladásos választ, és így a betegségre való fogékonyságot az úgynevezett kockázati tényezők változtatják meg. Ezek a tényezők 2 csoportra oszthatók: módosítható kockázati tényezők (amelyek befolyásolhatók és szabályozhatók) és nem módosítható kockázatok tényezők (amelyek nem szabályozhatók).A rizikófaktorok kezelése elengedhetetlen része a fogágybetegségek megelőzésének és kezelésének.
GENETIKAI HÁTTÉR
Ismerkedés - a családban gyakori betegség
Genetikai variációk - polimorfizmusok (IL -1; PgE stb.)
DEMOGRÁFIAKor
RENDSZERI FELTÉTELEK ÉS PATOLÓGIÁK
Cukorbetegség
Cukorbetegség
Elhízottság
Hormonális változások (pubertás, terhesség, menopauza)
Gyógyszerek
Az immunrendszer depressziója (például olyan betegségek miatt, mint a HIV)
Gyakori vírusos fertőzésekAZ ÉLET SZOKÁSAI
Rossz szájhigiénia
Füst
Diéta
Stressz és egyéb pszichológiai tényezők
AlkoholfogyasztásA fogágygyulladásból periodontitis alakul ki. A fogínygyulladást úgy határozzák meg, mint az íny gyulladását, csontvesztés nélkül, amely időben történő kezelés esetén reverzibilis. Minél tovább tart az ínygyulladás, és nem kontrollálható, annál nagyobb az esélye annak, hogy az ínygyulladás fogínygyulladássá alakul át fogékony emberekben. Fontos azonban felhívni a figyelmet arra, hogy nem minden fogínygyulladás alakul ki fogágygyulladássá, és nem minden fogínygyulladásban szenvedő betegnél fogágygyulladás.
Különböző tényezők járulhatnak hozzá a parodontitis kialakulásához:
Kórokozó (betegséget okozó) baktériumok a biofilmben.
- Rossz szájhigiéniai szokások és a szakszerű ellátás hiánya.
- Hibásan elhelyezett tömések vagy fogak, amelyek befogják és tartják a biofilmet.
- Néhány gyógyszer, amely az íny gyulladásos válaszának növekedéséhez vezet.
- Helyi kockázati tényezők: nem megfelelő fogpótlás (túlcsorduló tömések, koronák és hidak).
Szisztémás betegségek és periodontitis
Annak ellenére, hogy a szájüreg betegsége, a parodontitis az általános egészségi állapothoz kapcsolódik. Jelenleg a parodontitis 57 olyan szisztémás betegséghez kapcsolódik, amelyeknek nyilvánvalóan nincs kapcsolatuk a szájjal, mint például a reumatoid artritisz, az Alzheimer -kór, a krónikus vesebetegség, a bronchopneumopathiák és a terhességhez kapcsolódó betegségek (például a preeclampsia és a koraszülés) stb.
Különösen két nagyon gyakori betegség társult a parodontitishez: az ateroszklerotikus szív- és érrendszeri betegségek és a cukorbetegség.
Atheroscleroticus kardiovaszkuláris betegségek és periodontitis
A CVD (kardiovaszkuláris betegségek) egy átfogó kifejezés, amely a szívet és az ereket érintő betegségek és állapotok széles skálájára utal. Az ateroszklerotikus érbetegségek világszerte a vezető halálok; ezek közül az ischaemiás szívbetegség és a stroke a leggyakoribb halálozási okok az összes CVD között. Az olyan krónikus gyulladásos betegségek, mint a reumás ízületi gyulladás, a pikkelysömör és a krónikus bélbetegség mind a jövőbeni CV -események fokozott kockázatával járnak. Kutatások kimutatták, hogy a parodontitis is az egyik betegség. A világon leggyakrabban előforduló krónikus gyulladásos betegségek a CVD kockázati tényezője.
- A parodontitis növeli az ateroszklerózis és az endothel diszfunkció kockázatát.
- Ez agyi érrendszeri eseményekhez, például átmeneti iszkémiás rohamhoz vagy stroke -hoz vezethet, de olyan szív- és érrendszeri eseményekhez is, mint az angina, szívroham és szívelégtelenség.
- A mérsékelt parodontitisben szenvedő betegeknél 20% -kal nagyobb valószínűséggel alakul ki hipertónia, míg a súlyos parodontitisben szenvedőknél 49% -kal.
A nem műtéti oki periodontális kezelés azonban a szív- és érrendszeri egészség szempontjából is előnyös. Ezt jelzi a szívroham kockázatának és a szisztolés vérnyomásnak a csökkenése, az endoteliális funkció javulása, a lipidprofil és az artériás merevség.
Cukorbetegség és parodontitis
A cukorbetegség, mint a parodontitis, a világ egyik leggyakoribb krónikus betegsége, több mint 420 millió embert érint. A cukorbetegek 90% -a 2 -es típusú cukorbetegségben szenved, mivel a szervezet nem hatékonyan használja fel az inzulint. A gyulladás, amely mind a cukorbetegség, mind a parodontitisz patogenezisében szerepet játszik, a kapcsolat a két betegség között. E két betegség közötti kapcsolat kétirányú: a cukorbetegeket nagyobb valószínűséggel érinti a parodontitis, és a parodontitisben szenvedőknél nagyobb a kockázata cukorbetegségben szenved.
- A cukorbetegeknél nagyobb valószínűséggel alakul ki parodontitis - különösen a parodontitis tekinthető a cukorbetegség 6. szövődményének.
- A II -es típusú cukorbetegségben szenvedő, parodontitisben szenvedő betegeknél a glikémiás kontroll romlik, és nagyobb a szövődménye
- A II. Típusú cukorbetegségben és parodontitisben szenvedő betegeknél több szövődmény alakul ki, mint a periodontálisan egészséges cukorbetegeknél (például retinopátiák, makroalbuminuria és vesebetegségek).
- Az ellenőrizetlen cukorbetegségben szenvedő betegek rosszabbul reagálnak a fogágykezelésre- a parodontitisben szenvedő betegeknél 30% -kal nagyobb a valószínűsége a 2 -es típusú cukorbetegség kialakulásának, mint azoknak, akik periodontálisan egészségesek
- minél súlyosabb a parodontitis, annál rosszabb a vércukorszint-szabályozás, amint azt a "megnövekedett" HbA1c, a glükóztolerancia (vagy a metabolikus szindróma) és a cukorbetegség előtti prevalencia jelzi.Tudományos bizonyítékok hangsúlyozzák a nem műtéti periodontális kezelés azon képességét, hogy 0,4%-kal csökkentse a glikált hemoglobint (HbA1C). "Fontos csökkentés, amely megegyezik egy második hipoglikémiás gyógyszerrel. Ezért az Európai Parodontológiai Szövetség és a Nemzetközi Diabétesz Szövetség közös iránymutatásokat dolgozott ki.
Parodontitis és szisztémás betegségek: a kapcsolat közöttük
Amint már említettük, a bronchopneumopátiák, a reumás ízületi gyulladás, a krónikus vesebetegség, az Alzheimer-kór és a terhességhez kapcsolódó egyes betegségek (például a preeklampsziák és a koraszülés) csak néhány a periodontitishez kapcsolódó szisztémás betegségek közül.
A szájüreg és a test többi része közötti kapcsolatot két mechanizmus magyarázza: bakterémia és szisztémás gyulladás.
- a foglepedék baktériumai behatolnak az ínycsont hámjába, egészen az íny kötőszövetéig, majd onnan a mikrocirkuláción keresztül a baktériumok a véráramba jutnak.
- A bakterémia naponta előfordul a leggyakoribb eljárások során, mint például a fogmosás. Azonban a baktériumok típusa és száma eltérő az egészséges egyén és a parodontitisben szenvedő személy között.
- a biofilm felhalmozódása az ínyszájban meghatározza a helyi gyulladásos választ, amelyet a gyulladást elősegítő molekulák - citokinek és interleukinek - termelése jellemez, amelyek a májból kiindulva szisztémás gyulladásos választ váltanak ki
- a parodontitisben szenvedő betegeknél magasabb a gyulladásos molekulák szisztémás szintje, mint az érintetlen embereknél
- tartós, akár minimális gyulladásos állapot számos szisztémás patológia megjelenésével járFogínygyulladás
Egy "egészséges" egyénben a gyulladásos folyamatok a testben jól irányíthatók és kiegyensúlyozottak a természetes gyógyulási utakon keresztül.
Általában a mikrobák vagy elváltozások jelenléte a szervezet önvédelmi reakcióját váltja ki, amelyet gyulladásos és immunválasz képvisel. Miután a kórokozót ezeken a válaszokon keresztül eltávolították, az egyensúly helyreáll. Az akut (rövid távú) gyulladást ezért pozitív dolognak, normális evolúciós védekező mechanizmusnak tekintik. A fogágy gyulladásos betegségeiben, azaz az ínygyulladásban és a fogágygyulladásban azonban a kórokozó tényező (a bakteriális biofilm) folyamatosan jelen van az íny felett és alatt; ez a szervezet állandó éberségi állapotát okozza, amely krónikus és hosszú távú gyulladásos állapotot határoz meg.
Fogékony emberekben ezek a válaszok tovább változnak. Ezért a bakteriális biofilmben a legtöbb patogén baktérium százalékos növekedése esetén destruktív folyamatok léphetnek fel, amelyek szövetvesztésként, azaz parodontitisként nyilvánulnak meg.
A gyulladás minden tünetének saját funkciója van.
További irodalom
Genco, R. J., & Borgnakke, W. S. A fogágybetegség kockázati tényezői. Parodontológia 2000, 62, 59–94. https://doi.org/10.1111/j.1600-0757.2012.00457.x
Graziani, F. (2020, január 20.). Parodontitis: Növeli az ínybetegség a magas vérnyomás, a szívroham és a stroke kockázatát? Nyílt hozzáférésű kormány. https://www.openaccessgovernment.org/gum-disease-increase-hypertension-heart-attack-stroke/81055/
Graziani, F., Gennai, S., Solini, A., & Petrini, M .. A periodontitis cukorbetegségre gyakorolt hatására vonatkozó epidemiológiai megfigyelési bizonyítékok szisztematikus áttekintése és metaanalízise Az EFP-AAP felülvizsgálatának frissítése. Journal of Clinical Periodontology, 45, 167–187. https://doi.org/10.1111/jcpe.12837
Hasturk, H., & Kantarci, A. A parodontális gyulladás és annak szisztémás hatása aktiválása és megoldása. Parodontológia 2000, 69255-273. https://doi.org/10.1111/prd.12105
Sanz, M., Ceriello, A., Buysschaert, M., Chapple, I., Demmer, RT, Graziani, F., Herrera, D., Jepsen, S., Lione, L., Madianos, P., Mathur , M., Montanya, E., Shapira, L., Tonetti, M., & Vegh, D .. Tudományos bizonyítékok a fogágybetegségek és a cukorbetegség összefüggéseiről: Konszenzus jelentés és irányelvek a Nemzetközi Cukorbetegség Szövetség és az Európai Fogorvosi Szövetség periodontális betegségeiről és cukorbetegségéről szóló közös műhelyében. Cukorbetegség -kutatás és klinikai gyakorlat, 137, 231–241. https://doi.org/10.1016/j.diabres.2017.12.001
Sanz, M., Marco del Castillo, A., Jepsen, S., Gonzalez - Juanatey, JR, D "Help, F., Bouchard, P., Chapple, I., Dietrich, T., Gotsman, I., Graziani, F., Herrera, D., Loos, B., Madianos, P., Michel, J., Perel, P., Pieske, B., Shapira, L., Shechter, M., Tonetti, M., … Wimmer, G. Parodontitis és szív- és érrendszeri betegségek: konszenzus jelentés. Journal of Clinical Periodontology, 47, 268–288. https://doi.org/10.1111/jcpe.13189











.jpg)