Általánosság
A dermatomiozitisz idiopátiás gyulladásos betegség, amely az izmokat és a bőrt érinti, izomhiányokat (gyengeség, fájdalom és sorvadás) és néhány tipikus bőrjelet (kiütés és szkleroderma) okoz.

Ábra: Dermatomyositishez társuló bőrjelek. A webhelyről: twicsy.com
Előrehaladott stádiumban a dermatomyositis a belső szerveket (nyelőcsövet, tüdőt és szívet) is érintheti, és súlyos következményekkel járhat (nyelési nehézség, légzési problémák és szívelégtelenség).
Jelenleg a dermatomyositis okai ismeretlenek, de "feltételezett immunológiai eredet".
A diagnózis alapos fizikai vizsgálaton, majd számos laboratóriumi és műszeres vizsgálaton alapul.
A jelenleg rendelkezésre álló kezelési módszerek csak enyhítik a tüneteket és lassítják a dermatomyositis progresszióját.
Mi a dermatomyositis?
A dermatomyositis a kötőszövetek krónikus gyulladásos betegsége, amelyet bőr (kiütés és szkleroderma) és izom (gyengeség, fájdalom és sorvadás) rendellenességek jellemeznek. Nem meglepő, hogy a dermatomyositis elnevezés a "dermato" kifejezések "egyesüléséből" származik, amely a bőrre utal, és a "myositis", amely az "izmok gyulladására" utal.
Ha a dermatomyositis az önkéntes vázizomzat mellett a szív csíkos izmait és az emésztő-, keringési és légzőrendszer simaizmait is érinti, az súlyosan veszélyeztetheti az érintett emberek életét.
MI A MYOSITE?
A myositis az orvosi kifejezés, amely egy bizonyos kóros állapot jelzésére szolgál, amelyet a "test izmainak gyulladása" jellemez.
Amikor egy személy myositisben szenved, az izmait alkotó izomrostok romlanak.
A kiváltó okoktól függően a myositis a következőkre osztható:
- Idiopátiás gyulladásos myositis (NB: az orvostudományban az idiopátiás kifejezés azt jelenti, hogy „azonosítható okok nélkül”)
- Fertőző myositis
- Más patológiákkal összefüggő myositis
- Myositis csontosodó
- Gyógyszer okozta myositis
JÁRVÁNYTAN
Egy amerikai statisztikai kutatás szerint a dermatomyositis gyakorisága 5-6 ember millió emberre. Ezért ez egy ritka betegség.
Felnőtteket és gyermekeket is érinthet: felnőttkorban általában 40-50 éves kor körül jelenik meg, míg gyermekkorban / serdülőkorban általában 5 és 15 év között jelentkezik.
Egyelőre tisztázatlan okból a nők jelentősen többet kapnak dermatomyositist, mint a férfiak.
Okoz
A dermatomyositis eredetének pontos okai jelenleg ismeretlenek.
Néhány kutató megpróbálta megmagyarázni ezt a betegséget "vírusos (Epstein-Barr vírus) vagy bakteriális (Chlamydia pneumoniae És Chlamydia psittaci). Más tudósok feltételezik, hogy a dermatomyositis bizonyos autoimmun betegségek kóros megnyilvánulása (tehát tünete), például Sjögren -szindróma, szisztémás lupus erythematosus, rheumatoid arthritis vagy autoimmun vasculitis (NB: az autoimmun betegségek olyan különleges állapotok, amelyekben az ember immunrendszere , ahelyett, hogy megvédené utóbbit a kívülről érkező fenyegetésekkel szemben, a szervei megtámadásával ellene fordul).
Éppen azért, mert az okok ismeretlenek, a dermatomyositist az orvosok idiopátiás gyulladásos myositisnek tartják.
Tünetek és szövődmények
Az izomrostok fokozatos romlása, amely dermatomyositis következtében következik be, a következők okai:
- Mialgia.Fájdalom az izmokban az összehúzódás pillanatában.
- Izomgyulladás. Az izomgyengeség szinonimája, főként a proximális önkéntes izomzatban fordul elő (közvetlenül a törzsből leágazó izmokra hat). A leginkább érintett területek tehát a nyak, a váll, a csípő és a comb.
-
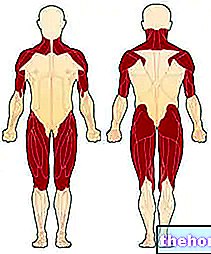
Ábra: az első dermatomyositis által érintett izmok. A webhelyről: http://mda.org
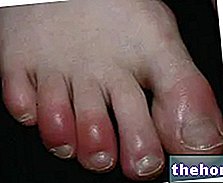
Ábra: a dermatomyositist kísérő vörösséget egyenletes vörös-ibolya plakkok jellemzik. A rohanás általában a szemhéjon kezdődik, majd szimmetrikusan az arcon, karon, alkaron és alsó végtagokon terjed ki. A honlapról: huidarts.com Izomsorvadás. Ez az izomtömeg (vagy tónus) csökkentése. Az atrófiás izomzat kevésbé képes és kevésbé erős. Kezdetben az izomsorvadás a törzshez legközelebb eső izmokat érinti (ugyanazokat, amelyeket az aszténia érint); csak később érinti a disztális és a belső szervek izomzatát.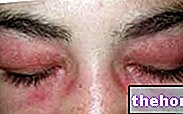
- Izomláz
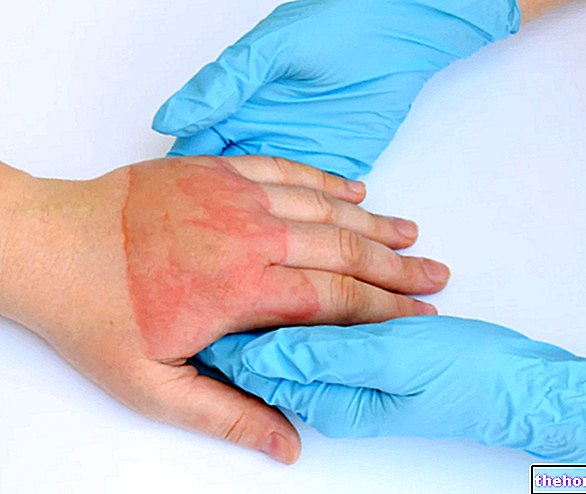
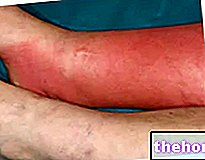
Ami a bőr megnyilvánulásait illeti, a tipikus dermatomyositis kiütés vörös-lila foltok megjelenésével jár a szemhéjakon, a mellkason, az arcon, a háton, a kezeken és / vagy az ízületeken (különösen a térden és a vállon).
A dermatomyositis másik jellegzetes jele, nevezetesen a szkleroderma, általában a karokat és a lábakat érinti, de a belső szerveket is érintheti, például a vesét, a szívet, a nyelőcsövet, a beleket és a tüdőt. A szkleroderma szó szerint "kemény bőrt" jelent; valójában ez a betegség jellemzi a bőr kóros megvastagodása, a "kollagén túlzott szintézisének és lerakódásának eredménye".
MIKOR LÁTNI AZ ORVOST?
Az ok nélküli izomfájdalom és a vörös-lila foltok egyidejű megjelenése a bőrön arra készteti az érintettet, hogy azonnal forduljon orvoshoz a helyzet tisztázása érdekében.
SZÖVETSÉGEK
Ha az izomromlás és a szkleroderma befolyásolja a belső szerveket (nyelőcső, tüdő, szív stb.), A dermatomyositisben szenvedő beteg életveszélyes, mivel:
- Nyelési nehézség (dysphagia), majd táplálkozási problémák és ún ab ingestis. Ezek a nehézségek az emésztőrendszer simaizmainak (különösen az első szakaszok) megváltozásából adódnak. Az ebből adódó táplálkozási problémák a testtömeg hirtelen csökkenéséhez és az alultápláltság súlyos állapotának kialakulásához vezetnek.
N.B .: tüdőgyulladás ab ingestis ez a tüdőgyulladás, amelyet az étel, a nyál vagy az orrváladék hörgőfájába való belépés okoz. Jellemző tünetei: köhögés, láz, fejfájás, nehézlégzés és általános rossz közérzet. - Légzőszervi problémák. Ha a légzést lehetővé tevő bordaközi izmok érintettek, és amikor a szkleroderma befolyásolja a légutakat, a dermatomyositisben szenvedők óriási nehézségekkel lélegeznek.
- Szív problémák. A "szívizom (azaz a szívizom) gyulladása miatt különböző típusú aritmiákból és szívelégtelenségből állhatnak.
Ezen túlmenően, különösen fiatal betegek körében, szokatlan kalciumfelhalmozódások fordulhatnak elő a bőrben és az izmokban (kalcinózis).
TÁRSASÁGOS BETEGSÉGEK
A dermatomyositis más betegségekhez is társulhat. A fent említett autoimmun betegségek mellett ez a patológia kombinálható:
- Raynaud jelensége. Ez a perifériás erek túlzott görcse, ami az érintett régiók véráramának csökkenését okozza.
A reakciót hideg és / vagy nagyon intenzív érzelmi stressz válthatja ki. A leginkább érintett testrészek az ujjak és a lábujjak, az orrhegy, a fülcimpák, a nyelv és általában a test minden része, amelyet kis erek kereszteznek, és amelyek nagyon érzékenyek a hőmérséklet -ingadozásokra.
A Raynaud -jelenség tipikus tünetei a következők: fájdalom, égő érzés, zsibbadás és bizsergés. - Tüdő intersticiális betegség. Ez a tüdőalveolusok bélésszövetének vagy azoknak az üregeknek a megváltozása, amelyekben gázcserék zajlanak.
- Daganatok a test különböző szerveiben. Felnőtteknél (különösen idős korban) a dermatomyositis elősegíti a daganatok megjelenését a méhnyakon, a tüdőben, a hasnyálmirigyben, az emlőben, a petefészekben és a gyomor -bél traktusban.
Diagnózis
Az orvosok fizikai vizsgálatot és néhány laboratóriumi és műszeres vizsgálatot alkalmaznak annak megállapítására, hogy bizonyos jelek és tünetek a dermatomyositisnek tulajdoníthatók -e.
A myositis különféle típusai közül a dermatomyositis talán a legegyszerűbb diagnosztizálható forma, mivel egyesíti az izomfájdalmat (amely sok más betegségben gyakori) és nagyon részletes jeleket mutat a bőrön.
CÉLKITŰZŐ VIZSGÁLAT
A fizikális vizsgálat során az orvos felkéri a beteget, hogy írja le az érzett tüneteket és a fájdalom pontos helyét. Ezt követően a bőr jeleinek (kiütés) megfigyelésének és a fájdalmas izmok tapintásának szenteli magát (NB: dermatomyositis és általában myositis esetén az izmok gyakran puhák és mintha szemcsék lennének bennük). a beteg klinikai története, a jelenlegi és korábbi betegségek lehetséges jelenlétének vizsgálata.
LABORATÓRIUMI VIZSGÁLATOK
A laboratóriumi vizsgálatok a következőkből állnak:
- A kreatin -kináz, aldoláz, autoantitestek és tumor antigének vérszintjének számszerűsítése. Kis vérmintában történő adagolásuk nagyon hasznos diagnosztikai célokra, mivel dermatomyositisben szenvedő egyéneknél a normál érték felett vannak. Például a kreatin -kináz nagyon magas, akár 50 -szer magasabb, mint a normál (NB: a megemelkedett kreatin -kináz izomkárosodást jelez).
- Bőrbiopszia. Ez a kitörés által érintett terület kis méretű bőrsejtmintájának összegyűjtéséből és későbbi elemzéséből áll.
Ez a teszt az egyik legmegbízhatóbb módszer a dermatomyositis diagnosztizálására és a hasonló tünetekkel járó patológiák kizárására. - Izombiopszia. Ez egy kis izomsejtmintának a fájdalmas területekről történő összegyűjtéséből és későbbi laboratóriumi elemzéséből áll.
Bár hasznos izomkárosodás vagy fertőzések kimutatására, kevésbé megbízható, mint a bőrbiopszia.
MŰSZERI VIZSGÁLATOK
A lehetséges műszeres tesztek a következők:
- Elektromiográfia. Az izmok elektromos aktivitásának mérésére szolgál, egyáltalán nem invazív.
- Nukleáris mágneses rezonancia (NMR). A mágneses mezők létrehozásával az MRI "részletes képet nyújt az izmokról. Ez nem invazív vizsgálat".
- Mellkas röntgen. A tüdő egészségének értékelésére szolgál. Ez fontos, ha tüdő érintettségének gyanúja áll fenn. Invazív tesztnek tekinthető, mivel minimális dózisú ionizáló sugárzásnak teszi ki a beteget.
Kezelés
Jelenleg még mindig nincs specifikus gyógymód a dermatomyositis kezelésére.
A betegek rendelkezésére álló jelenlegi kezelések csak javíthatják a tüneti képet (beleértve a szövődményeket is) és lassíthatják a betegség előrehaladását.
A különböző kezelések közül a kortikoszteroidok és az immunszuppresszív szerek játszanak elsődleges szerepet, valamint a rehabilitációs kezelések és a műtétek.
Egyes tudományos vizsgálatok szerint minél hamarabb kezdődik a tüneti terápia, annál nagyobb előnyökkel jár a beteg.
FARMAKOLÓGIAI TERÁPIA
A várakozásoknak megfelelően a leggyakrabban használt gyógyszerek dermatomyositis esetén a kortikoszteroidok és az immunszuppresszánsok.
Az előbbiek erős gyulladáscsökkentő gyógyszerek, míg az utóbbiak az immunvédelem csökkentéséért felelősek. Mindkettő végső célja a gyulladás és az autoimmun válasz csökkentése (NB: a kortikoszteroidok szintén hasznosak az izomerő fenntartásában és az "elkerülésben") a romlásnak kitett izmok sorvadása).
Ha a fent említett gyógyszerek hatástalannak bizonyulnak, az orvosok egy harmadik lehetőséghez is folyamodhatnak, amelyet intravénás immunglobulinok képviselnek. Ezek, mint a korábbi gyógyszerek, az autoimmun válasz csökkentésével működnek, de sokkal drágábbak.
Milyen mellékhatásai vannak a kortikoszteroidoknak és az immunszuppresszánsoknak?
Hosszú ideig és / vagy nagy dózisban szedve a kortikoszteroidok súlyos mellékhatásokat okozhatnak, például cukorbetegséget, csontritkulást, magas vérnyomást, súlygyarapodást, szürkehályogot stb.
Az immunszuppresszánsok viszont törékenyebbé és fertőzéseknek teszik ki az őket használó alanyt.
- Prednizolon
- Metilprednizolon
- Helyi
- Szisztémás
- Metotrexát
- Azatioprin
- Rituximab
- Ciklofoszfamid
- Mikofenolát -mofetil
- Ciklosporin
- Takrolimusz
- Infliximab
- Szisztémás
- Intravénás
REHABILITÁCIÓS TERÁPIA
A tünetek súlyosságától függően a dermatomyositisben szenvedő betegeknek a következőket kell elvégezniük:
- Fizikoterápia. Szakértő gyógytornász segítségének köszönhetően a beteg mérsékelt izomtónust képes fenntartani, még akkor is, ha az izmok fokozatosan romlanak. Elengedhetetlen, hogy a betegek megtanulják a motoros gyakorlatokat teljes önállóságban végezni, oly módon, hogy hogy otthon, szabadidejükben játszhassanak velük.
- Beszédterápia. Lenyelési problémákkal küzdő betegeknek javallt, mivel segít csökkenteni súlyosságát.
- Megfelelő étrend. Azok, akiknek problémái vannak az evéssel, jó, ha tudják, hogy mely ételeket kell enni a helyes táplálkozás érdekében. Ezért egy dietetikus gondoskodik a beteg életkorának és szükségleteinek megfelelő étrend elkészítéséről.
SEBÉSZET
Az egyetlen sebészeti kezelés, amely dermatomyositis esetén alkalmazható, a bőrben és az izmokban található kalciumlerakódások eltávolítása (calcinosis).
NÉHÁNY TANÁCS
A dermatomyositis gyengíti a bőrt, különösen a kiütések által érintett területeken.
Ezért az orvosok azt javasolják, hogy ne tegye ki magát túl sokat a napnak, vagy tegye ezt csak a szükséges óvintézkedések megtétele után (fényvédő, megfelelő ruházat stb.), Mivel az ultraibolya sugarak tovább ronthatják a helyzetet.
Ezenkívül jó ötlet:
- Forduljon a kezelőorvoshoz, ha bármilyen információra van szüksége a dermatomyositisről és a lehetséges kapcsolódó patológiákról.
- Maradjon aktív, úgy, hogy tónusba hozza a test izmait.
- Rendkívüli fáradtság esetén pihenjen, és hagyja, hogy a test visszanyerje erejét.
- Ha olyan jelei vagy tünetei vannak, amelyeket még soha nem tapasztalt, azonnal forduljon orvosához.
- Ha betegség miatt depressziós, bízzon barátaiban és családjában. Valójában az önbezárás nem segít a terápiákon.
Prognózis
Egy időben, amikor a jelenlegi kezelések még nem léteztek, a prognózis negatív volt, és a tünetek megjelenésétől számított 5 éves túlélési arány nagyon alacsony volt.
Manapság azonban az orvosi fejlődésnek köszönhetően a prognózis sokat javult, és a túlélési arány a dermatomyositis megjelenésétől számított 5 és 10 évben 70%, illetve 57%.



-cause-sintomi-e-cura.jpg)