
Gyakran bizonyos típusú gyógyszerek következménye, a Stevens-Johnson-szindrómát néha fertőzések vagy más tényezők okozhatják.
A bőrhámlás a szóban forgó szindróma egyik jellegzetes tünete; A fejlesztésen átesett betegek általában kórházba kerülnek, és megkapják a szükséges támogató ellátást és kezelést. Ha a szindrómát gyógyszerek okozzák, akkor azok szedését azonnal le kell állítani.
Ha időben diagnosztizálják, a prognózis általában kedvező.
és nyálkahártyák (nekrolízis), amelyek következményei rendkívül súlyosak lehetnek.
A Stevens-Johnson-szindróma éves előfordulási gyakorisága körülbelül 1-5 / 1 000 000, ezért szerencsére ez nagyon ritka reakció.
Számos forrás úgy véli, hogy a Stevens-Johnson-szindróma a toxikus epidermális nekrolízis (vagy Lyell-szindróma, a polimorf erythema egy bizonyos típusa) korlátozott változata, amelyet a Stevens-Johnson-szindrómához hasonló, de kiterjedtebb és súlyosabb tünetek jellemeznek.
Stevens-Johnson szindróma és toxikus epidermális nekrolízis: mi a különbség?
A Stevens-Johnson-szindróma és a toxikus epidermális nekrolízis tünetképei nagyon hasonlóak egymáshoz. Mindkettőre jellemző a bőr megsemmisülése és azt követő hámlása, amely azonban a cikk szindróma tárgyában korlátozott testfelületeket érint (a teljes testfelület kevesebb, mint 10% -a); míg a toxikus epidermális nekrolízis során a bőr nagyobb területeit érinti (a testfelület több mint 30% -a).
A bőrfelület 15-30% -ának bevonását viszont a Stevens-Johnson-szindróma és a toxikus epidermális nekrolízis átfedésének tekintik.
(mint például a ko-trimoxazol és a szulfaszalazin);Egyéb okok
A Stevens-Johnson-szindróma kialakulását okozó egyéb lehetséges okok a következők:
- Vírusos vagy bakteriális jellegű fertőzések (különösen a Mycoplasma tüdőgyulladás);
- Bizonyos típusú vakcinák beadása;
- Graft-versus-host betegség (vagy GVHD).
Milyen emberek veszélyeztetik a Stevens-Johnson szindróma kialakulását?
A Stevens-Johnson szindróma kialakulásának kockázata nagyobb:
- HIV -pozitív és AIDS -betegeknél;
- Károsodott immunrendszerű betegeknél (például gyógyszerek miatt);
- Azoknál a betegeknél, akiknek fertőzései vannak Pneumocystis jirovecii;
- Szisztémás lupus erythematosusban szenvedő betegeknél;
- Krónikus reumás betegségekben szenvedő betegeknél;
- Stevens-Johnson szindrómában szenvedő betegeknél.
Végül a Stevens-Johnson-szindróma kialakulására vonatkozó bizonyos genetikai hajlam létezésének hipotézise is előkerült.
;
Ebben a szakaszban sok beteg megmagyarázhatatlan égő érzést és / vagy fájdalmat tapasztalhat a bőrben.
Abban az esetben, ha a Stevens-Johnson-szindrómát gyógyszeres kezelés okozza, a fenti prodromális tünetek a kezelés megkezdése után 1-3 héten belül jelentkeznek, Az alábbiakban ismertetett bőr- és nyálkahártya-tünetek azonban az elejétől számított 4-6 hét elteltével jelentkeznek.
A bőrt és a nyálkahártyákat érintő tünetek
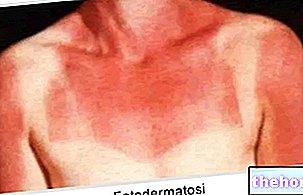
A fent említett prodromális tünetek megjelenése után a bőrt és a nyálkahártyát érintő tünetek jelentkeznek. "Lapos és vörös kiütéssel kezdődnek, amely általában az arcon, a nyakon és a törzsön kezdődik, majd átterjed a test többi részére. A Stevens-Johnson-szindróma konkrét esetben ez a kiütés a felület kevesebb mint 10% -át érinti. testi.
A kiütés megjelenését 1-3 napon belül hólyagképződés követi. A hólyagok a nemi szerveken, a kezeken, a lábakon is megjelenhetnek, a nyálkahártyákon (például a szájban, a torokban, stb.), és akár a belső hámokat is érintheti, például a légutakat, a húgyutakat stb.
A markáns bőrhámlás mellett köröm- és hajhullással is találkozhatunk.
Nyilvánvaló, hogy ilyen állapotban a páciens jelentős fájdalmat észlel, amely "egyformán észrevehető duzzanattal jár. Továbbá, attól függően, hogy hol alakulnak ki hólyagok, és ahol hámlás jelentkezik, a beteg légzési nehézségeket, vizelési nehézséget, nehézséget okozhat nyitott szemmel, nyelési, beszéd-, evési és még ivási nehézséggel is.
Stevens-Johnson szindróma szövődményei
A Stevens-Johnson-szindróma szövődményei főként a nekrózis, majd a bőr és a nyálkahártya hámlása miatt jelentkeznek. A gátló funkció hiánya, amelyet általában a bőr gyakorol, valójában a következőkkel találkozhat:
- Az elektrolitok és folyadékok jelentős vesztesége;
- Különböző típusú fertőzések (bakteriális, vírusos, gombás stb.) Összehúzódása, amely szintén szepszishez vezethet.
Egy másik súlyos szövődmény a különböző szerveket érintő elégtelenség "kezdete" (többszervi elégtelenség).
bőr szövettani vizsgálatot eredményez, bár ez nem gyakran elvégzett eljárás.
Sajnos a korai diagnózis, amikor a szindróma még gyerekcipőben jár, és prodromális tünetekkel nyilvánul meg, nem mindig lehetséges.Valójában, mivel ezek a tünetek meglehetősen nem specifikusak, "hibás értékelésre" lehet számítani, ami késlelteti a beteg rossz közérzetének valódi okának azonosítását.
Milyen betegségekkel nem szabad összetéveszteni a Stevens-Johnson szindrómát?
A Stevens-Johnson-szindróma által kiváltott megnyilvánulások és tünetek hasonlóak lehetnek a bőr és a nyálkahártya egyéb betegségei által kiváltott tünetekhez, amelyekkel azonban nem szabad összetéveszteni. Részletesebben, a differenciáldiagnosztikát a következőkkel kapcsolatban kell elhelyezni:
- Dell "polimorf erythema minor and major;
- Toxikus epidermális nekrolízis vagy Lyell -szindróma esetén, ha úgy tetszik;
- Toxikus sokk szindróma;
- Exfoliatív dermatitisz esetén;
- Bőrhólyagosodás.
Ha a szindrómát gyógyszerek szedése okozza, a gyógyszeres kezelést azonnal le kell állítani.
Sajnos, bár vannak olyan gyógyszerek, amelyek beadhatók a szindróma progressziójának megállítására, a Stevens-Johnson-szindróma ellen nincs igazi gyógymód. Mindenesetre a szóban forgó szindróma miatt kórházba került betegeknek megfelelő támogató kezelésben kell részesülniük.
Támogató terápia
A támogató ellátás elengedhetetlen a betegek túléléséhez. Ez utóbbi feltételeitől függően változhat.
- Az elveszett folyadékokat és elektrolitokat parenterálisan kell beadni. Ugyanez vonatkozik a táplálkozásra is, ha a beteg a bőrön és a száj, a torok stb. Nyálkahártyáján jelentett elváltozások miatt nem képes önállóan gondoskodni arról.
- A szembetegségben szenvedő betegeknek szakorvosi látogatásokon és célzott kezeléseken kell részt venniük, hogy megelőzzék vagy legalább korlátozzák a szindróma által okozott károkat.
- A Stevens-Johnson-szindrómára jellemző bőrelváltozásokat naponta kell kezelni, és ugyanúgy kell kezelni, mint az égési sérüléseket.
- Másodlagos fertőzések jelenlétében folytatni kell az utóbbi kezelését, megfelelő terápiákat kell kialakítani a kiváltó kórokozó ellen (például antibiotikumokkal - feltéve, hogy nem ismert, hogy a szóban forgó szindrómát kiváltják - gombaellenes szerek, stb.).
A Stevens-Johnson-szindróma időtartamát csökkentő gyógyszerek
A Stevens-Johnson-szindróma megállítására vagy annak időtartamának csökkentésére irányuló kísérlet során olyan gyógyszerek használatát lehet igénybe venni, mint például:
- Ciklosporin, amely a T -sejtek hatásának gátlására szolgál.
- Kortikoszteroidok szisztémás használatra, az immunrendszer hatásának csillapítása érdekében, ugyanakkor hasznosak a fájdalom ellen.
- IV immunglobulinok (IgEV) nagy dózisokban; korán beadni. Meg kell állítaniuk az antitestek aktivitását és blokkolniuk kell a FAS receptor ligandum hatását.
Mindazonáltal ezeknek a gyógyszereknek a használata az orvosok véleménye eltérő.
A kortikoszteroidok alkalmazása valójában összefüggésben áll a mortalitás növekedésével, és elősegítheti a fertőzések megjelenését, vagy elfedheti az esetleges szepszist; bár az ilyen gyógyszerek bizonyos hatékonyságot mutattak a szemkárosodások javításában.
Hasonlóképpen, bár az IgEV beadása lehetővé teszi a jó kezdeti eredmények elérését, a klinikai vizsgálatok és a retrospektív elemzések szerint a kapott végső eredmények ellentmondásosak. Valójában ezekből a kísérletekből és elemzésekből kiderült, hogy az IgEV nemcsak hatástalan lehet, hanem potenciálisan összefügghet a mortalitás növekedésével.
Egyéb kezelések
Bizonyos esetekben plazmaferézis is elvégezhető annak érdekében, hogy eltávolítsák a gyógyszerek és antitestek reaktív metabolitjainak maradványait, amelyek kiválthatják a Stevens-Johnson-szindrómát.
Mindenesetre az orvos minden beteg számára a legmegfelelőbb kezelést állapítja meg a beteg állapota alapján, valamint a Stevens-Johnson-szindróma diagnózisának állapotában.











-cos-cause-sintomi-e-cura.jpg)





-allenamento-per-dimagrire.jpg)